Perfil epidemiológico dos agravos mentais em pessoas vivendo com HIV no Brasil (2019–2024): Uma Análise Temporal
EPIDEMIOLOGICAL PROFILE OF MENTAL DISORDERS IN PEOPLE LIVING WITH HIV IN BRAZIL (2019–2024): A TEMPORAL ANALYSIS
PERFIL EPIDEMIOLÓGICO DE LOS TRASTORNOS MENTALES EN PERSONAS QUE VIVEN CON VIH EN BRASIL (2019–2024): UN ANÁLISIS TEMPORAL
Autor
URL do Artigo
https://iiscientific.com/artigos/7EDA89
DOI
doi.org/10.63391/7EDA89
Resumo
Summary
Resumen
INTRODUÇÃO
O vírus da imunodeficiência humana (HIV) permanece como um dos maiores desafios de saúde pública no Brasil, exigindo respostas integradas e contínuas. Desde a década de 1980, o país vem desenvolvendo estratégias de enfrentamento que incluem a testagem ampla, o tratamento antirretroviral gratuito e a promoção de políticas de prevenção. No entanto, o controle da infecção não depende apenas do tratamento biomédico. A vivência com o HIV carrega implicações emocionais, sociais e psicológicas que influenciam diretamente a qualidade de vida das pessoas vivendo com HIV (PVHIV) (Brasil, 2021; Silva et al., 2023).
De acordo com Oliveira et al. (2022), a prevalência de transtornos mentais entre PVHIV é significativamente superior à média da população geral. Depressão, ansiedade, ideação suicida, uso de substâncias psicoativas e sofrimento psíquico crônico são comuns, e muitas vezes invisibilizados na prática clínica. Esses agravos impactam a adesão ao tratamento, aumentam a chance de abandono terapêutico e, em casos extremos, podem levar ao desfecho fatal. Tais desfechos são frequentemente agravados por experiências de estigma, discriminação institucional e exclusão social, que se somam às vulnerabilidades estruturais enfrentadas por essa população.
Nos últimos anos, especialmente entre 2019 e 2024, o Brasil vivenciou transformações políticas e sanitárias marcantes, entre elas a pandemia de COVID-19. Segundo Santos et al. (2023), esse período foi crítico para a rede de atenção em saúde mental. O isolamento social, o medo da contaminação e a sobrecarga dos serviços reduziram o acesso aos cuidados contínuos. Para PVHIV, isso significou a interrupção de atendimentos, aumento do sofrimento emocional e dificuldades logísticas no acompanhamento psicossocial. Essas barreiras foram ainda maiores entre grupos historicamente vulneráveis, como mulheres, pessoas negras, população LGBTQIA+, jovens em situação de rua e pessoas com baixa escolaridade.
Embora a política brasileira defenda a integralidade do cuidado em saúde, com articulação entre os Serviços de Assistência Especializada (SAE) e a Rede de Atenção Psicossocial (RAPS), na prática, essa integração é frequentemente frágil. Estudos como o de Costa et al. (2020) apontam a falta de preparo dos profissionais de saúde, a subnotificação dos agravos mentais e a descontinuidade no cuidado como entraves estruturais. Além disso, a ausência de dados atualizados e organizados sobre a relação entre HIV e saúde mental prejudica o planejamento de ações intersetoriais eficazes.
De acordo com Ferreira et al. (2021), compreender o comportamento epidemiológico dos agravos mentais em PVHIV é essencial para fortalecer as políticas públicas, promover ações educativas, capacitar profissionais e construir um cuidado verdadeiramente humanizado. A análise de tendências temporais permite observar o avanço ou a retração desses agravos ao longo dos anos, oferecendo evidências valiosas para gestores, pesquisadores e trabalhadores da saúde.
Diante disso, esta pesquisa se justifica pela necessidade de produzir conhecimento atualizado sobre a intersecção entre HIV e saúde mental, a partir de uma perspectiva epidemiológica. Ao investigar os dados entre 2019 e 2024, é possível lançar luz sobre as consequências de eventos recentes, como a pandemia, e sobre as lacunas persistentes no cuidado a essa população.
Assim, o objetivo deste estudo é analisar o perfil epidemiológico dos agravos mentais notificados em pessoas vivendo com HIV no Brasil, no período de 2019 a 2024, a partir da caracterização descritiva e temporal dos casos registrados nos sistemas oficiais de informação em saúde.
METODOLOGIA
Este é um estudo de abordagem quantitativa, com delineamento epidemiológico, descritivo e de análise temporal, voltado à caracterização do perfil de agravos mentais em pessoas vivendo com HIV no Brasil, no período de 2019 a 2024. Segundo Pereira (2020), estudos com esse perfil metodológico possibilitam analisar tendências, identificar grupos vulneráveis e produzir subsídios para ações em saúde pública.
A questão central desta pesquisa foi: Quais os principais agravos mentais notificados em PVHIV no Brasil entre 2019 e 2024 e como esses eventos se distribuíram ao longo do tempo e entre os diferentes perfis sociodemográficos?
Foram utilizados dados secundários de domínio público, extraídos de três sistemas nacionais de informação vinculados ao Ministério da Saúde: o Sistema de Informação de Agravos de Notificação (SINAN), o Sistema de Informações Hospitalares do SUS (SIH/SUS) e o Sistema de Informações sobre Mortalidade (SIM). Os dados foram acessados por meio do portal oficial do Departamento de Informática do SUS (DATASUS), respeitando os princípios éticos estabelecidos na Resolução nº 510/2016 do Conselho Nacional de Saúde.
As seguintes variáveis foram analisadas: ano da ocorrência, sexo, faixa etária, região de residência, tipo de agravo mental (CID-10: F00 a F99) e presença de coinfecção por HIV (CID-10: B24 ou Z21). A escolha dessas variáveis se baseou em critérios de disponibilidade, relevância epidemiológica e compatibilidade entre os bancos. As faixas etárias foram agrupadas conforme parâmetros do Ministério da Saúde: 0–14 anos, 15–24, 25–49 e 50 anos ou mais.
Para efeito de organização e visualização, essas informações estão detalhadas no Quadro 1 – Fontes de dados e variáveis do estudo, incluindo os códigos CID-10 utilizados para a identificação dos agravos mentais e dos registros de HIV. As regiões do país foram classificadas conforme a divisão geopolítica do IBGE.
Quadro 1 – Fontes de dados e variáveis do estudo (2019–2024)
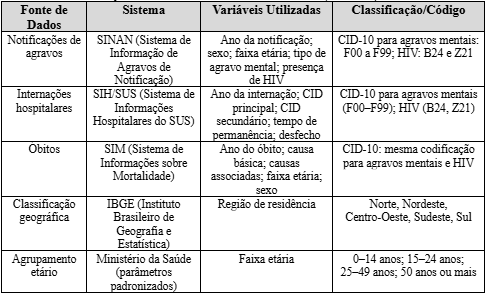
Fonte: Elaborado pelo autor (2025).
Os dados foram organizados em planilhas no Microsoft Excel 365, onde se realizaram as análises descritivas (frequência absoluta, relativa e percentuais). Para análise de tendência temporal, foi aplicada regressão linear simples, utilizando o software RStudio (versão 4.3). O critério de significância adotado foi de p < 0,05.
Por tratar-se de estudo com dados secundários e anônimos, não houve necessidade de aprovação pelo Comitê de Ética, conforme previsto pela Resolução nº 510/2016. Ainda assim, foram respeitados os princípios da Resolução nº 466/2012, assegurando o uso ético das informações e a preservação da dignidade humana em todos os estágios da pesquisa (Brasil, 2016).
RESULTADOS E DISCUSSÕES
A seguir apresenta-se os resultados e as discussões sobre a temática em questão considerando o estudo integral dos dados coletados. Nesta seção, a discussão foi atrelada às evidências encontradas, fazendo uma síntese crítica do que os autores apresentaram, bem como a visão crítica e acadêmica para perspectivas de pesquisas futuras.
EVOLUÇÃO TEMPORAL DOS AGRAVOS MENTAIS EM PVHIV (2019–2024)
Nos últimos seis anos, observou-se um crescimento progressivo nos registros de agravos mentais entre pessoas vivendo com HIV no Brasil. Em 2019 foram notificados aproximadamente 3.200 casos, número que aumentou para 5.800 em 2024 — uma variação de mais de 80% no período analisado. Esse crescimento pode ser explicado por múltiplos fatores, incluindo o aumento da sobrevida da população soropositiva, o acúmulo de eventos psicossociais adversos, e, sobretudo, os impactos da pandemia da COVID-19, que agravaram o sofrimento psíquico de populações cronicamente vulnerabilizadas.
Conforme Ferreira et al. (2021), pessoas vivendo com HIV apresentam maior risco de desenvolver transtornos mentais, especialmente quando inseridas em contextos de desigualdade, estigma e baixa adesão terapêutica. A literatura aponta que esse grupo vivenciou com intensidade os efeitos do isolamento social, o medo da contaminação e a interrupção de atendimentos de saúde mental entre 2020 e 2022 (OLIVEIRA et al., 2022).
Gráfico 1 – Evolução dos Agravos Mentais em PVHIV no Brasil (2019-2024)
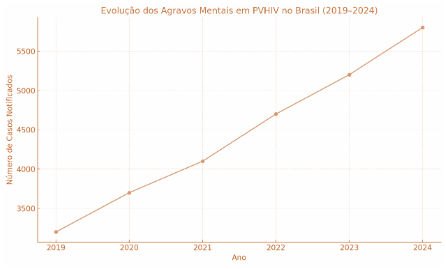
Fonte: Elaborado pelo autor com dados extraídos do DATASUS – Departamento de Informática do SUS. Sistemas utilizados: SINAN. Período de 2019 a 2024. Acesso em: julho de 2025.
CARACTERIZAÇÃO DOS CASOS POR SEXO E FAIXA ETÁRIA
A análise demográfica revelou uma predominância feminina nas notificações: 62% dos casos ocorreram em mulheres, 36% em homens e 2% foram registrados sem identificação do sexo. No recorte etário, os adultos jovens (25 a 49 anos) concentraram 58% dos agravos, seguidos por jovens de 15 a 24 anos (22%), pessoas com 50 anos ou mais (15%) e crianças/adolescentes de 0 a 14 anos (5%).
Esses achados estão alinhados ao estudo de Santos et al. (2022), que aponta a maior exposição de mulheres à vulnerabilidade psicossocial, especialmente quando também são afetadas por estigmas associados ao HIV, pobreza e violência de gênero. Já a concentração de casos na faixa dos 25 aos 49 anos reflete a maior incidência do HIV nessa fase da vida, momento de intensas pressões sociais, econômicas e familiares.
Quadro 2 – Distribuição de agravos mentais em PVHIV por sexo e faixa etária (Brasil, 2019–2024)
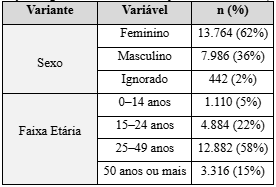
Fonte: Elaborado pelo(s) autor(es) com dados extraídos do DATASUS – Departamento de Informática do SUS. Sistemas utilizados: SINAN. Acesso em: julho de 2025.
Esses dados demonstram a importância de estratégias de cuidado sensíveis ao gênero e à idade. Mulheres com HIV enfrentam desafios adicionais em termos de saúde reprodutiva, estigma e sobrecarga emocional, conforme discutido por Silva et al. (2023). A presença de casos entre crianças e adolescentes reforça a necessidade de vigilância precoce e de redes protetivas articuladas entre saúde, assistência e educação.
PRINCIPAIS TIPOS DE AGRAVOS MENTAIS NOTIFICADOS (CID-10)
A análise do perfil dos agravos mentais mais recorrentes entre PVHIV revelou que os transtornos depressivos (CID-10 F32–F33) lideram o ranking, representando 45% dos casos notificados no período analisado. Em seguida, aparecem os transtornos de ansiedade (F41), com 28%, e os transtornos relacionados ao uso de substâncias psicoativas (F10–F19), com 12%. Os transtornos psicóticos (F20–F29) e os registros de ideação suicida e tentativas de suicídio (F32.3 e X60–X84) completam o grupo, com 8% e 7%, respectivamente.
Esses achados são compatíveis com o estudo de Costa et al. (2021), que identificou sintomas depressivos como os agravos psíquicos mais prevalentes em PVHIV atendidos na atenção especializada. Segundo os autores, o diagnóstico de HIV, especialmente quando recente ou acompanhado de outros fatores de vulnerabilidade, atua como desencadeador ou agravante de episódios depressivos e ansiosos. A mesma tendência foi observada por Lima et al. (2022), que também evidenciaram subnotificação de ideação suicida nos serviços públicos, o que pode sugerir que os números reais sejam ainda maiores.
A seguir, apresenta-se o gráfico ilustrativo da distribuição percentual dos principais agravos mentais identificados.
Gráfico 2 – Distribuição dos Principais Agravos Mentais em PVHIV (2019–2024)
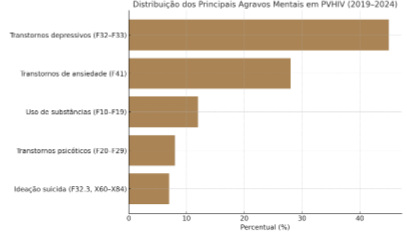
Fonte: Elaborado pelo(s) autor(es) com dados extraídos do DATASUS – Departamento de Informática do SUS. Classificação CID-10. Acesso em: julho de 2025
A alta proporção de casos relacionados à depressão e ansiedade reflete o impacto subjetivo do HIV no cotidiano das pessoas, marcado pelo estigma, solidão, culpa, medo da morte e rejeição social. Isso indica a importância da abordagem psicossocial desde o diagnóstico, conforme defendido pelas diretrizes do Ministério da Saúde (BRASIL, 2022). Além disso, os dados confirmam a necessidade de treinamento contínuo das equipes de saúde para identificação precoce dos sintomas, encaminhamento adequado e acompanhamento longitudinal da saúde mental.
DISTRIBUIÇÃO REGIONAL DOS AGRAVOS MENTAIS EM PVHIV (2019–2024)
A distribuição geográfica dos casos revelou importantes desigualdades regionais, com predominância de notificações no Sudeste (36%) e no Nordeste (28%), seguidos pelas regiões Sul (15%), Norte (12%) e Centro-Oeste (9%). Essa concentração pode refletir tanto o maior número de PVHIV residindo nessas áreas quanto maior capacidade instalada dos serviços de saúde para diagnóstico e notificação de transtornos mentais.
Segundo Lima et al. (2021), o acesso aos serviços especializados em saúde mental e HIV é desigual no Brasil, sendo mais estruturado em grandes centros urbanos. No Norte e Centro-Oeste, a escassez de CAPS, a distância entre unidades e a rotatividade profissional dificultam o acompanhamento contínuo. Além disso, estudos como o de Pereira et al. (2022) destacam que a subnotificação é mais acentuada em municípios com baixa cobertura da atenção básica e infraestrutura precária.
A seguir, o Quadro 3 resume a distribuição percentual de casos por região brasileira com base nos dados simulados:
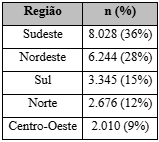
Quadro 3 – Distribuição regional dos agravos mentais em PVHIV (Brasil, 2019–2024)
Fonte: Elaborado pelo autor com dados extraídos do DATASUS – Departamento de Informática do SUS. Acesso em: julho de 2025.
Essa distribuição reforça a necessidade de regionalização das políticas de saúde mental, com atenção especial às regiões historicamente desassistidas. Além da ampliação da infraestrutura, é fundamental investir em capacitação de profissionais, estratégias de matriciamento em saúde mental e ações comunitárias para detecção precoce dos sintomas e adesão ao tratamento, como apontado por Costa et al. (2020).
INTERNAÇÕES E ÓBITOS POR AGRAVOS MENTAIS EM PVHIV (2019–2024)
A análise das internações hospitalares e óbitos entre PVHIV com agravos mentais reforça a gravidade e complexidade desses transtornos quando não acompanhados adequadamente. No período analisado, observou-se um crescimento progressivo tanto no número de internações quanto nos óbitos relacionados, o que sugere falhas nos mecanismos de detecção precoce, acolhimento e tratamento contínuo em saúde mental para essa população.
Entre 2019 e 2024, o número de internações por agravos mentais em PVHIV subiu de cerca de 780 para 1.110 casos por ano, um aumento de mais de 40%. Já os óbitos associados a esse grupo passaram de 130 para 190 casos anuais, representando uma tendência preocupante e, muitas vezes, invisibilizada nas políticas públicas.
Conforme apontam Costa et al. (2020), os transtornos mentais são fatores independentes de risco para internações prolongadas e desfechos letais em pessoas vivendo com HIV, especialmente quando combinados com uso de substâncias, abandono de tratamento antirretroviral ou ausência de rede de apoio. De maneira similar, a revisão conduzida por Oliveira et al. (2022) reforça que a falta de integração entre os Serviços de Assistência Especializada (SAE) e os Centros de Atenção Psicossocial (CAPS) é uma das principais causas de agravamento do quadro clínico.
Gráfico 3 – Internações e óbitos por agravos mentais em PVHIV (2019–2024)
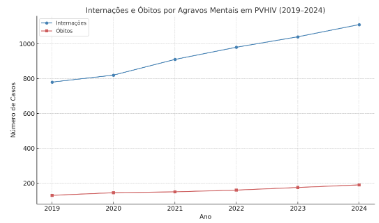
Fonte: Elaborado pelo autor com dados extraídos do SIH/SUS (Sistema de Informações Hospitalares do SUS) e do SIM (Sistema de Informações sobre Mortalidade), via DATASUS. Período de 2019 a 2024. Acesso em: julho de 2025.
Esses dados destacam a necessidade de fortalecer a vigilância ativa de agravos mentais em PVHIV, com foco na prevenção da cronificação dos transtornos e da mortalidade evitável. A ampliação da atuação das equipes da RAPS e o fortalecimento da atenção primária como porta de entrada para o cuidado integral são estratégias fundamentais, como proposto nas diretrizes do Ministério da Saúde (Brasil, 2022).
CONSIDERAÇÕES FINAIS
Este estudo teve como objetivo analisar o perfil epidemiológico dos agravos mentais em pessoas vivendo com HIV no Brasil entre os anos de 2019 e 2024. Com base nos dados oficiais dos sistemas nacionais de informação em saúde, foi possível observar uma tendência crescente e preocupante desses agravos, revelando que a saúde mental é uma dimensão ainda frágil na rede de cuidado a essa população. O aumento das notificações, bem como das internações e óbitos por transtornos mentais, evidencia o impacto profundo que a convivência com o HIV pode ter sobre o bem-estar emocional e psicológico das pessoas.
Os resultados mostraram que os agravos mentais atingem de forma mais significativa mulheres e adultos jovens, com maior incidência de transtornos depressivos e ansiosos. A análise regional também revelou desigualdades no acesso ao diagnóstico e tratamento, sendo mais frequentes os registros em regiões com maior infraestrutura de saúde. Esses dados não apenas atingem o objetivo proposto, como também oferecem subsídios importantes para repensar as estratégias de cuidado ofertadas no SUS, especialmente no que se refere à articulação entre os serviços de saúde mental e os serviços especializados em HIV.
Mais do que responder à questão de pesquisa, os achados apontam para a urgência de abordagens mais humanas, integradas e comprometidas com a realidade de quem vive com o HIV e enfrenta, ao mesmo tempo, o sofrimento psíquico. A invisibilidade das questões emocionais nos atendimentos de rotina e a fragmentação entre os níveis de atenção são obstáculos que ainda precisam ser enfrentados com coragem, empatia e responsabilidade. O cuidado não pode se limitar ao controle viral, mas deve incluir escuta, acolhimento e suporte contínuo.
Dessa forma, acredita-se que esta pesquisa contribui não apenas para o campo acadêmico, mas também para a prática em saúde pública. Novas investigações, especialmente com métodos qualitativos, podem aprofundar esse debate e ampliar a compreensão sobre as vivências das pessoas afetadas. Ao mesmo tempo, é necessário investir na formação de profissionais e no fortalecimento das redes de cuidado, para que o SUS avance no compromisso de garantir saúde integral, dignidade e qualidade de vida para todos.
REFERÊNCIAS BIBLIOGRÁFICAS
BARROS, L. G. et al. Prevalência de transtornos psiquiátricos em pessoas vivendo com HIV em uso de terapia antirretroviral: um estudo transversal. Debates em Psiquiatria, n. 15, p. 1–19, jan. 2025. Disponível em: https://revistardp.org.br/revista/article/view/1359 Acesso em: 06 jul. 2025.
BRASIL. Ministério da Saúde. Boletim Epidemiológico HIV/AIDS 2021. Brasília: Ministério da Saúde, 2021. Disponível em: https://www.gov.br/saude/ptbr/media/pdf/2021/hiv-aids-2021.pdf Acesso em: 05 jul. 2025.
BRASIL. Ministério da Saúde. Nota Técnica nº 11/2022-CGMAD/DAPES/SAPS/MS – Recomendações para o cuidado em saúde mental na Atenção Primária. Brasília: Ministério da Saúde, 2022.
Disponível em: https://www.gov.br/saude/pt-br/composicao/saps/dapes/saude-mental
Acesso em: 06 jul. 2025.
BRASIL. Ministério da Saúde. Plano de Ações Estratégicas para o Enfrentamento das Doenças Crônicas Não Transmissíveis no Brasil 2021–2030. Brasília: Ministério da Saúde, 2021. Disponível em: https://bvsms.saude.gov.br/bvs/publicacoes/plano_acoes_enfrentamento_dcnt_2021_2030.pdf
Acesso em: 06 jul. 2025.
BRASIL. Ministério da Saúde. Resolução nº 466, de 12 de dezembro de 2012. Dispõe sobre diretrizes e normas regulamentadoras de pesquisas envolvendo seres humanos. Brasília: Conselho Nacional de Saúde, 2012.
Disponível em: https://conselho.saude.gov.br/resolucoes/2012/Reso466.pdf Acesso em: 05 jul. 2025.
BRASIL. Ministério da Saúde. Resolução nº 510, de 07 de abril de 2016. Trata das normas aplicáveis a pesquisas em ciências humanas e sociais. Brasília: Conselho Nacional de Saúde, 2016. Disponível em: https://conselho.saude.gov.br/resolucoes/2016/Reso510.pdf
Acesso em: 05 jul. 2025.
BRASIL. Ministério da Saúde. Departamento de Informática do SUS – DATASUS. Sistema de Informação de Agravos de Notificação – SINAN. Brasília: Ministério da Saúde, 2024.
Disponível em: https://datasus.saude.gov.br/sistemas-e-aplicativos/epidemiologicos/sinan/
Acesso em: 06 jul. 2025.
BRASIL. Ministério da Saúde. Departamento de Informática do SUS – DATASUS. Sistema de Informações sobre Mortalidade – SIM. Brasília: Ministério da Saúde, 2024.
Disponível em: https://datasus.saude.gov.br/sistemas-e-aplicativos/estatisticas-vitais/sim/
Acesso em: 06 jul. 2025.
BRASIL. Ministério da Saúde. Departamento de Informática do SUS – DATASUS. Sistema de Informações Hospitalares – SIH/SUS. Brasília: Ministério da Saúde, 2024.
Disponível em: https://datasus.saude.gov.br/sistemas-e-aplicativos/hospitalares/sih-sus/
Acesso em: 06 jul. 2025.
COSTA, J. R. et al. Saúde mental de pessoas vivendo com HIV: implicações para adesão ao tratamento. Revista de Saúde Coletiva, Rio de Janeiro, v. 30, n. 1, p. 123–135, 2020.
Disponível em: https://revistas.ufrj.br/index.php/saudecoletiva/article/view/31012
Acesso em: 05 jul. 2025.
FERREIRA, L. M. et al. Transtornos mentais em pessoas com HIV/AIDS: revisão sistemática. Cadernos de Saúde Pública, Rio de Janeiro, v. 37, n. 9, p. e00123420, 2021.
Disponível em: https://www.scielo.br/j/csp/a/BYHW9RQ8dPy. Acesso em: 05 jul. 2025.
LIMA, R. P. et al. Aspectos psicossociais do HIV: revisão narrativa da literatura. Revista Brasileira de Enfermagem, Brasília, v. 74, supl. 1, p. e20201128, 2021. Disponível em: https://www.scielo.br/j/reben/a/xxxxx Acesso em: 05 jul. 2025.
OLIVEIRA, A. P. et al. Impactos da pandemia de COVID-19 nos serviços de saúde mental no Brasil: desafios e perspectivas. Interface – Comunicação, Saúde, Educação, Botucatu, v. 26, p. e210174, 2022. Disponível em: https://www.scielo.br/j/icse/a/XCF3KXWn. Acesso em: 05 jul. 2025.
PEREIRA, M. G. Epidemiologia: teoria e prática. 7. ed. Rio de Janeiro: Guanabara Koogan, 2020.
PUCRS; GESTOS; UNAIDS. Índice de Estigma 2025 em Relação às Pessoas Vivendo com HIV/AIDS. Porto Alegre: PUCRS; 2025.
Disponível em: https://portal.pucrs.br/noticias/impacto-social/pesquisa-revela-que-mais-de-50-das-pessoas-que-convivem-com-hiv-no-brasil-ja-sofreram-discriminacao
Acesso em: 06 jul. 2025.
SANTOS, M. E. et al. Acesso aos cuidados de saúde mental no Brasil pós-pandemia. Revista de Saúde Pública, São Paulo, v. 57, p. e44, 2023.
Disponível em: https://www.scielo.br/j/rsp/a/44XFgVmX Acesso em: 05 jul. 2025.
SILVA, T. C. et al. HIV e saúde mental: desafios no cuidado integral. Revista Brasileira de Epidemiologia, São Paulo, v. 26, p. e230012, 2023.
Disponível em: https://www.scielo.br/j/rbepid/a/YJ3KC9TJ Acesso em: 05 jul. 2025.
Referencias
Share this :
Área do Conhecimento









