Pé diabético: Principais microrganismos associados à infecção em pacientes com pé diabético
DIABETIC FOOT: MAIN MICROORGANISMS ASSOCIATED WITH INFECTION IN PATIENTS WITH DIABETIC FOOT
PIE DIABÉTICO: PRINCIPALES MICROOGANISMOS ASOCOADOS A LA INFECCIÓN EN PACIENTES CON PIE DIABÉTICO
Autor
Robertson Rodrigues Pereira Júnior
Resumo
Summary
Resumen
INTRODUÇÃO
O Diabetes Mellitus é hoje um dos assuntos, ou casos mais frequentes de incidência de problemas na saúde pública, sendo eles Diabetes Mellitus dos tipos I e II. A maior preocupação se dá pelo aumento de pessoas que possuem o tipo II. Essa está se tornando uma epidemia mundial e um grave problema de saúde pública, e costuma acometer mais em adultos e idosos (OMS, 2019).
Com base no histórico brasileiro, a partir da segunda metade do século XX, devido ao crescimento industrial e ao êxodo rural, o hábito alimentar das pessoas mudou radicalmente. O consumo de alimentos industrializados e/ou sintéticos se tornou mais frequente.
Conforme o Ministério da Saúde (MS) (2020) a prática de hábitos saudáveis e uma alimentação balanceada e a prática de atividades físicas é fundamental. Assim como as pessoas devem evitar a dependência de alimentos não naturais ou não saudáveis
Uma doença que há 40 anos atrás era umas das principais causas de morte, hoje através do saneamento básico e o acesso a saúde pública, melhorou gradativamente a expectativa de vida através dos medicamentos disponibilizados pelo (SUS) sistema único de saúde (Oliveira, J.E.P.; Milech, A, 2006).
Diabetes Mellitus não é a única preocupação, e sim as complicações que a doença causa, um exemplo delas é o “Pé diabético” que será o foco deste estudo, e através da literatura extraímos as principais e mais importantes informações sobre o assunto, que hoje é considerado grave por ser um tipo de infecção decorrente da doença.
A perda de membros inferiores tem sido cada vez mais frequente, o não cuidado ou a não prevenção da doença pode sim gerar complicações mais graves se não forem tratadas precocemente.
Segundo dados da SBD (2019) o DM acomete cerca de 10 milhões de indivíduos no Brasil, sendo diagnosticados cerca de 500 novos casos todos os dias.Um levantamento feito pela IDF (International Diabetes Federation), o número de pessoas que sofrem com diabetes no mundo já chega a 250 milhões. Se nenhuma medida de prevenção for efetiva, a estimativa é que o número de diabéticos alcance 380 milhões em 2025.
A taxa de destruição das células beta é variável, sendo, em geral, mais rápida entre as crianças. A forma lentamente progressiva ocorre em adultos, a qual se refere como diabetes autoimune latente do adulto (LADA, acrônimo em inglês de latent autoimmune diabetes in adults) (Diretrizes da Sociedade Brasileira de Diabetes, 2015-2016). Esta forma encontra-se em 5 a 10% dos casos de DM, sendo o resultado da destruição imunomediada de células betapancreáticas com consequente deficiência de insulina. Os marcadores de autoimunidade são os autoanticorpos anti-ilhota ou antígenos específicos da ilhota e incluem os anticorpos anti-insulina, antidescarboxilase do ácido glutâmico (GAD 65), antitirosina-fosfatases (IA2 e IA2B) e antitransportador de zinco (Znt) (1A). Esses anticorpos podem ser verificados meses ou anos antes do diagnóstico clínico, ou seja, na fase pré-clínica da doença, e em até 90% dos indivíduos quando se detecta hiperglicemia (Diretrizes da Sociedade Brasileira de Diabetes, 2015-2016).
O DM2 é a forma verificada em 90 a 95% dos casos e caracteriza-se por defeitos na ação e secreção da insulina e na regulação da produção hepática de glicose. A resistência à insulina e o defeito na função das células beta estão presentes precocemente na fase pré-clínica da doença. É causada por uma interação de fatores genéticos e ambientais. Nas últimas décadas, foi possível a identificação de numerosas variantes genéticas associadas a DM2, mas ainda uma grande proporção da herdabilidade permanece inexplicada. Entre os fatores ambientais associados estão sedentarismo, dietas ricas em gorduras e envelhecimento. A maioria dos pacientes com esse tipo de DM apresenta sobrepeso ou obesidade, e cetoacidose raramente se desenvolve de modo espontâneo, ocorrendo quando associada a outras condições, como infecções. O DM2 pode ocorrer em qualquer idade, mas é geralmente diagnosticado após os 40 anos (Diretrizes da Sociedade Brasileira de Diabetes, 2015-2016).
Outros tipos específicos de diabetes mellitus incluem formas menos comuns de DM cujos defeitos ou processos causadores podem ser identificados. A apresentação clínica desse grupo é bastante variada e depende da alteração de base. Estão incluídos nessa categoria defeitos genéticos na função das células beta, defeitos genéticos na ação da insulina, doenças do pâncreas exócrino e outras condições listadas no Quadro 2 (Diretrizes da Sociedade Brasileira de Diabetes, 2015-2016).
As formas associadas a defeitos genéticos na função das células beta incluem MODY, diabetes neonatal, diabetes mitocondrial e outros. MODY (acrônimo de maturity-onset diabetes of the young) caracteriza-se por herança autossômica dominante, idade precoce de aparecimento (em geral antes dos 25 anos de idade) e graus variáveis de disfunção da célula beta (Diretrizes da Sociedade Brasileira de Diabetes, 2015-2016).
O diabetes mellitus gestacional trata-se de qualquer intolerância à glicose, de magnitude variável, com início ou diagnóstico durante a gestação. Entretanto, aquelas pacientes de alto risco e que na consulta inicial de pré-natal, no primeiro trimestre de gestação, já preenchem os critérios para diabetes fora da gestação, serão classificadas não como diabetes gestacional, mas como diabetes mellitus tipo 2. Similar ao DM2, o DM gestacional associa-se tanto à resistência à insulina quanto à diminuição da função das células beta (Diretrizes da Sociedade Brasileira de Diabetes, 2015-2016).
A evolução para o diabetes mellitus tipo 2 (DM2) ocorre em um período de tempo variável, passando por estágios intermediários que recebem a denominação de glicemia de jejum alterada e tolerância à glicose diminuída. Tais estágios são decorrentes de uma combinação de resistência à ação insulínica e disfunção de célula beta. No diabetes mellitus tipo 1 (DM1), o início geralmente é abrupto, com sintomas que indicam de maneira contundente a presença da enfermidade (Diretrizes da Sociedade Brasileira de Diabetes, 2015-2016).
O pé diabético define-se como a entidade clínica de base etiopatogênica neuropática, induzida pela hiperglicemia sustentada, em que, com ou sem co-existência de doença arterial periférica (DAP), e com prévio traumatismo desencadeante, se produz ulceração do pé. Existem dois tipos, o neuropático, em cerca de 65% dos casos, e o neuro-isquêmico, em 35% dos casos (Duarte, Gonçalves, 2011).
Segundo a SBD (2022) define-se a pessoa em risco para desenvolver úlcera do pé como aquela com diabetes que não tem uma úlcera ativa, mas tem perda da sensibilidade protetora ou doença arterial periférica.
A “síndrome do pé diabético” engloba um número considerável de condições patológicas, incluindo a neuropatia, a DAP, a neuroartropatia de Charcot, a ulceração do pé, a osteomielite e, finalmente e potencialmente prevenível, a amputação (Duarte, Gonçalves, 2011).
Os doentes com lesões de pé diabético apresentam, frequentemente, complicações múltiplas da diabetes, havendo necessidade de uma abordagem multidisciplinar, onde estão envolvidos endocrinologista, enfermeiro especializado, podologista, cirurgião vascular, ortopedista, fisiatra e médico de família. Este último, de forma quase universal, faz parte da equipa multidisciplinar, sendo que em alguns centros de saúde existe uma consulta específica de diabetes (Duarte, Gonçalves, 2011).
Na infecção do pé diabético existe uma tendência polimicrobiana, uma vez que no estrato córneo da pele existe uma densa flora microbiana que encontra os maiores benefícios ambientais nos espaços interdigitais dos pés calçados. As infecções profundas são principalmente devidas a estafilococos, estreptococos e bacilos aeróbios gram-negativos (nomeadamente P. aeruginosa) (Diretrizes da Sociedade Brasileira de Diabetes, 2015-2016).
Os microrganismos associados às lesões de membros inferiores citadas fazem parte da microbiota da pele, comumente ocorrendo associações de bactérias anaeróbias e aeróbias facultativas e resultando em infecções mistas (Fernandes, Pimenta e Fernandes, 2007).
Para identificar o pé diabético, é necessário que seja colhida a história atual da doença e realizado o exame físico, que são procedimentos simples, diretos e eficazes. O exame completo do pé deve ser realizado ao menos uma vez por ano em pacientes diabéticos. Na anamnese, sempre interrogar se ocorreram dor, cãibra, parestesia, eritema, calosidades ou algum problema ou alteração nos pés ou nas unhas, dificuldade na marcha ou no equilíbrio desde a última consulta. Cirurgias de reconstrução vascular e amputações também devem ser questionadas (Oliveira, J.E.P.; Milech, A, 2006).
O tratamento da infecção aguda no pé diabético requer administração parentérica de antibióticos e cirurgia de drenagem, sendo o internamento frequentemente necessário. O pé neuropático está muito mais sujeito à supuração profunda do que o pé isquêmico, pela presença de lesões cutâneas infectadas, que a insensibilidade faz permanecer ignoradas e vão servir de local de partida para a propagação profunda. Essas lesões estão quase sempre nos dedos sob a forma de escoriação dorsal, secundariamente infectada, de uma úlcera plantar que cicatrizou à superfície encerrando material séptico ou de uma greta interdigital com maus cuidados de higiene (Duarte, Gonçalves, 2011).
Assim, diante do quadro anteriormente descrito e do impacto do pé diabético nos serviços de saúde e na saúde da pessoa, levantou-se como problema de pesquisa: quais os principais agentes etiológicos associados à infecção em pacientes com pé diabético?
Para responder a este questionamento, foi proposto o seguinte objetivo: identificar e descrever os principais agentes etiológicos associados à infecção no pé de pacientes diabéticos, mencionados na literatura.
METODOLOGIA
A pesquisa será fundamentada em caráter bibliográfico, descritivo-exploratório e retrospectivo, apresentada de forma qualitativa.
A pesquisa bibliográfica é feita a partir do levantamento de referências teóricas já analisadas, e publicadas por meios escritos e eletrônicos, como livros, artigos científicos e páginas de web sites. Qualquer trabalho científico inicia-se com uma pesquisa bibliográfica, que permite ao pesquisador conhecer o que já se estudou sobre o assunto. Existem, porém, pesquisas científicas que se baseiam unicamente na pesquisa bibliográfica, procurando referências teóricas publicadas com o objetivo de recolher informações ou conhecimentos prévios sobre o problema a respeito do qual se procura a resposta (Fonseca, 2002).
Foi realizado um levantamento bibliográfico, utilizando-se como descritores: diabetes, pé diabético, infecção nos indexadores Scientific Electronic Library Online (Scielo) Literatura Latino-Americana e do Caribe em Ciências da Saúde (Lilacs), no período 2002 a 2019 em língua portuguesa e português de Portugal. Como critérios de seleção serão considerados os artigos completos, disponíveis online, com dados bibliográficos que abordam o Diabetes Mellitus e o pé diabético dentre outras informações específicas relacionadas ao assunto. Em seguida, será feita uma leitura analítica para ordenar as informações e identificar o objeto de estudo. No total, foram selecionados 08 artigos, que serão descritos a seguir.
Tabela 1 – Artigos selecionados.
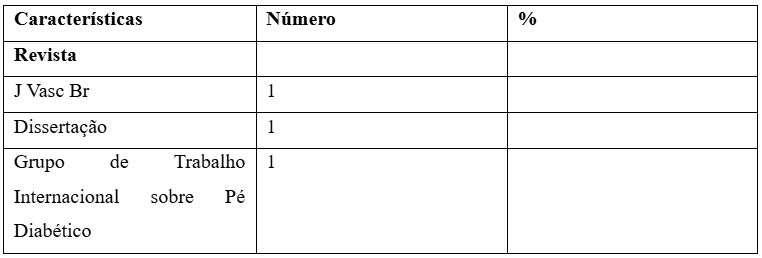
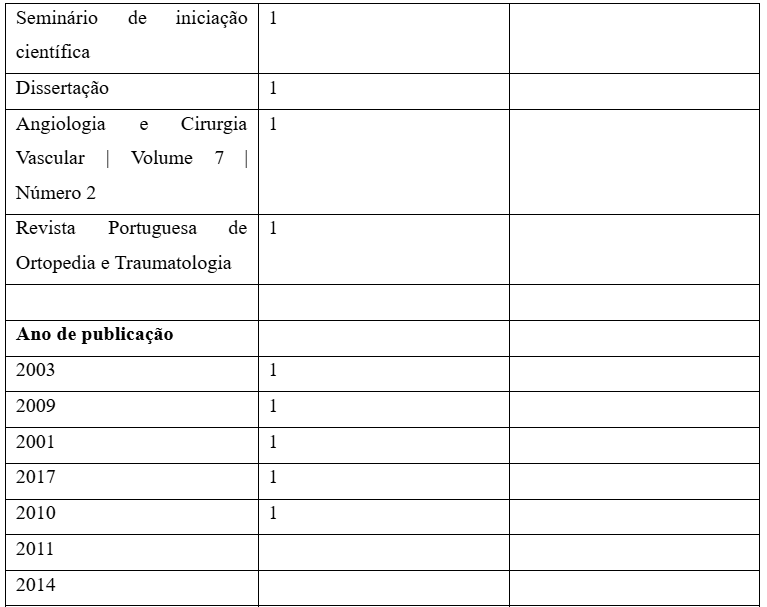
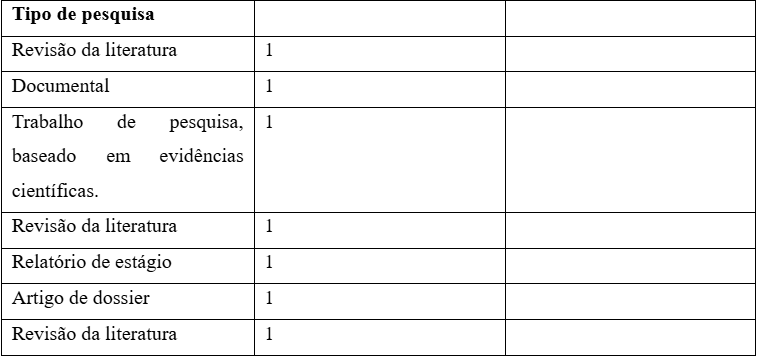
Fonte: Elaboração do autor (2025)
REFERENCIAL TEÓRICO
A INFECÇÃO
A infecção ocorre devido o paciente diabético ter um sistema imunológico fragilizado devido o mal controle da glicose no sangue, onde a má circulação sanguínea não irriga os tecidos periféricos (pés e pernas) onde qualquer lesão sofrida nessas regiões ocorre o risco de úlceras (feridas) com infecção.
Na infecção do pé diabético existe uma tendência polimicrobiana, uma vez que no estrato córneo da pele existe uma densa flora microbiana que encontra os maiores benefícios ambientais nos espaços interdigitais dos pés calçados. As infecções profundas são principalmente devidas a estafilococos, estreptococos e bacilos aeróbios gram-negativos (nomeadamente P. aeruginosa). Quando as pesquisas são feitas com recurso a meios rigorosos, a percentagem de culturas com anaeróbios presentes atinge os 90%, o que permite considerar na prática clínica que eles estão sempre presentes quer tenham ou não sido identificados (Duarte; Gonçalves, 2011).
Conforme o Consenso Internacional sobre Pé Diabético (2001, p.57) uma infecção superficial ocorre devido a cocos aeróbicos Gram-positivos, em particular, ao estafilococo áureo e/ou ao estreptococo. Uma infecção profunda ou uma infecção com isquemia ou áreas de necrose é, geralmente, uma infecção polimicrobiana causada por cocos Gram-positivos, cepas anaeróbicas, e bacilos Gram-negativos. É provável que as espécies de bactérias, as quais normalmente não são patogênicas, possam causar infecções reais do pé diabético quando fizerem parte de uma flora mista.
A respeito do exame laboratorial, de acordo com Vidal (2009, p.58 apud Borges et al., 2001) o exame laboratorial de ampla utilização é a cultura de exsudato do leito da ferida. A coleta do material é realizada com um swab de alginato de cálcio, estéril, no leito da lesão que apresenta tecido de granulação. Na presença de tecido necrótico, recomenda-se a coleta em plano abaixo, pois esse tecido funciona como meio de cultura, bloqueando o microrganismo responsável pela infecção. Em feridas profundas, afastam-se as bordas para permitir acesso à cavidade.
Pode ser considerado de difícil tratamento, pois devido à infecção ser comumente polimicrobiana, não há um tratamento com um antimicrobiano específico para um microrganismo em especial.
Os problemas relacionados a uma pessoa diabética são de total atenção à população e saúde pública, uma vez que esta doença enfraquece o sistema imunológico e dificulta a circulação sanguínea aos membros inferiores acometendo inúmeros problemas infecciosos e deformidades ósseas.
A neuroartropatia de Charcot (NAC) é uma deformidade óssea e articular do pé neuropático, em que a arquitetura e a organização estrutural dos ossos estão alteradas, apresentando alterações radiográficas caracterizadas por destruição e remodelação óssea, destruição articular, subluxação e luxação (Pinheiro, 2014, p.27).
Apesar de reconhecer que foi Mitchell o primeiro médico a descrever a destruição osteoarticular associada à disfunção neurológica, foi Charcot que em 1868, fez a primeira descrição histopatológica detalhada das alterações presentes na Tabes Dorsalis. Em 1881, Paget, num congresso médico internacional em Londres, sugeriu a definição doença de Charcot para esta entidade patológica detentora de várias definições (Pinheiro, 2014, p.27).
Apesar da Diabetes ser atualmente a principal causa de NAC em todo o mundo, só em 1936, esta patologia foi pela primeira vez descrita como uma complicação da Diabetes (Pinheiro, 2014, p.27). Embora reconhecida há mais de 300 anos, a NAC continua a ser uma entidade complexa e difícil no que toca ao seu diagnóstico e tratamento (Pinheiro, 2014, p.27).
Conforme Duarte e Gonçalves (2011, p.69) Pé de Charcot é uma artropatia cuja etiologia é pouco compreendida, embora os doentes com diabetes há muitos anos e neuropatia periférica importante tendam a ser afetados. Pensa-se ser resultante de traumas repetidos, especialmente em doentes em que a sensibilidade à insulina está reduzida. A hipervascularização óssea devido à desnervação simpática da neuropatia autónoma em ossos osteopênicos pode igualmente contribuir para o desenvolvimento da artropatia de Charcot. A destruição óssea e a remodelação surgem em simultâneo, resultando em articulações deformadas.
PRINCIPAIS MICRORGANISMOS CAUSADORES DA INFECÇÃO
Entende-se que pé diabético ocorre quando há uma lesão ou infecção nos pés causando uma úlcera (ferida). Isso ocorre quando há deficiência na corrente sanguínea e quando os níveis de glicose são mal controlados, nessa infecção o aparecimento de várias bactérias é evidente.
Muitos fatores ambientais e fisiológicos influenciam simultaneamente o ciclo de vida de uma lesão. Alguns organismos como o Staphylococcus aureus são particularmente virulentos, outros, como os difteroides, são relativamente avirulentos, mas podem ocasionalmente ser patogênicos. A evolução e progressão para uma infecção clínica não pode ser prevista pela presença de um agente patogênico específico. Fatores microbiológicos como a quantidade, tipo e interação de agentes patogénicos presentes combinada com fatores do hospedeiro como a resposta imune e condições tecidulares atuam em conjunto para predispor à infecção. Quebra-se assim a comensalidade a favor do parasitismo e surge a colonização do tecido exposto por microrganismos patogénicos muito variados (Leite, 2010).
No Pé Diabético as infecções profundas são principalmente devidas a estafilococos, estreptococos e bacilos aeróbios Gram-Negativos. Os estafilococos, coagulase positivos e negativos, aparecem em cerca de dois terços dos casos e juntamente com os estreptococos, constituem uma grande probabilidade de presença na infecção. No entanto, também estão presentes em metade das infecções profundas as bactérias Gram-Negativas, nomeadamente a Pseudomona Aeruginosa. De fato, na maioria dos casos as infecções são polimicrobianas. Caracteristicamente, as infecções do Pé Diabético têm um odor pútrido, revelando a constante participação de bactérias anaeróbias (ex. Bacteroides e Clostridium). A infecção por anaeróbios deve ser suspeitada em lesões necróticas ou isquêmicas (Leite, 2010).
De acordo com estudos presentes na pesquisa de Júnior e Soares (2017, p.1016):
As morbidades mais comumente encontradas em úlceras do pé diabético são as infecções e causam maior preocupação, pois o quadro pode evoluir para gangrenas e retirada do membro”. A infecção bacteriana patogênica é relacionada a fatores externos, assim como as bactérias que compõem a microbiota fisiológica da pele (Staphylococcus Epidemidis, Staphylococcus Aureus e Propionibacterium Acnes).
Tais origens são microbianas ou polimicrobianas. Esta tem característica mista, sendo do tipo aeróbica e anaeróbica. Já nas infecções com caráter de necrose, as bactérias presentes são as anaeróbicas (Clostridium Perfrigens e Bacteroides Fragilis), com prognóstico grave e relacionado a amputações dos pés, pernas ou das partes lesionadas (Júnior, Soares 2017).
CLASSIFICAÇÕES QUANTO AO NÍVEL DA INFECÇÃO
O problema relacionado à condição do pé diabético está na perda dos membros inferiores assim cometidos pela infecção, e essas lesões possuem alguns níveis quanto a classificação do risco de amputação dos mesmos.
Para ambos os tipos de infecção deverá sempre ser solicitada coleta de espécime para realização de cultura e antibiograma. Apesar da introdução da terapêutica antimicrobiana ser empírica, a identificação do patógeno será essencial para o caso de o paciente não apresentar evolução clínica favorável após dois ou três dias de terapia (Sader, Durazzo, 2003).
De qualquer forma, a terapêutica empírica deverá ser direcionada para os cocos Gram-positivos, estafilococos e estreptococos, que representam as causas mais frequentes; porém, aqui, devemos esperar amostras bacterianas mais resistentes aos antimicrobianos utilizados nas infecções leves. Além disso, o enterococo, que é um coco Gram-positivo intrinsecamente mais resistente, pode estar relacionado a esses tipos de infecção, especialmente em pacientes hospitalizados (Sader, Durazzo, 2003).
A frequência de bacilos Gram-negativos é muito maior nas infecções moderadas e graves, sendo que nas moderadas será necessária a cobertura para enterobactérias como Escherichia coli, K. pneumoniae e Enterobacter spp. Já nas infecções mais graves, se faz necessário também a cobertura dos bacilos Gram-negativos não fermentadores da glicose, como Pseudomonas aeruginosa e Acinetobacter spp. por exemplo, e dos bacilos Gram-negativos anaeróbios, como bacteroides fragilis (Sader, Durazzo, 2003).
A tabela abaixo representa as bactérias mais comumente relacionadas à infecção do pé diabético de acordo com o levantamento do estudo abordado:
Tabela 2 – Riscos de perca de membros.
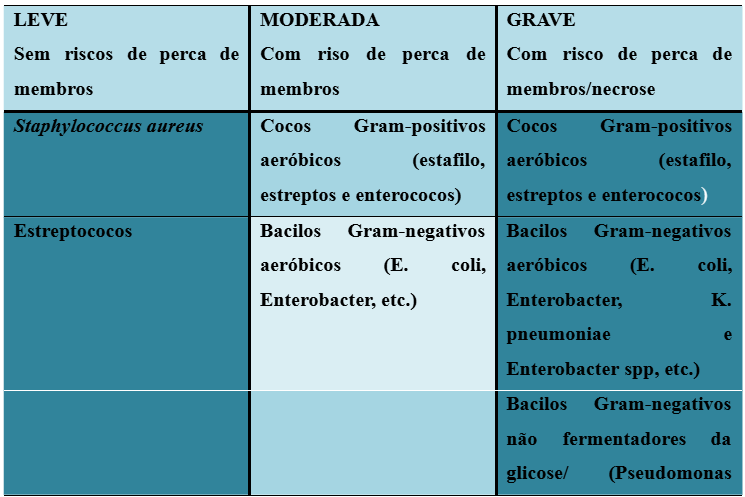

Fonte: Elaborado pelos autores baseado em Júnior e Soares (2017).
CONSIDERAÇÕES FINAIS
Essa pesquisa propôs como objetivo geral esclarecer os principais aspectos relacionados ao Diabetes Mellitus e suas complicações, em especial a condição do pé diabético, onde o número de amputações dos membros inferiores tem aumentado devido aos problemas dessa doença. Podemos ver, assim, que a infecção acometida na lesão (feridas) dos pés de um paciente diabético se dá pelos próprios microrganismos da flora bacteriana normal de uma pessoa, que por sua vez num paciente diabético com sistema imunológico comprometido não consegue combater essa infecção, onde a agregação e suscetibilidade a outras bactérias aumentam significativamente.
Através do estudo levantado podemos destacar que a infecção no pé diabético existe uma tendência polimicrobiana, sendo essas bactérias que fazem parte do sistema fisiológico normal. Devemos nos preocupar com as bactérias de bacilos Gram-negativos anaeróbios que são classificadas nas lesões graves e causadoras de necrose e perda de membros inferiores. Torna-se de difícil tratamento tendo em vista que essa infecção é de caráter misto, dificultando na hora da escolha do antimicrobiano específico para uma bactéria alvo.
Essa pesquisa responde completamente ao objetivo em estudo, pois é evidente que o analista laboratorial tem um papel crucial nas etapas para o diagnóstico do diabetes mellitus, através do exame de sangue consegue analisar os níveis de glicose, e também na fase em que o paciente já possui a doença e a condição do pé diabético, pela coleta do material biológico o microbiologista consegue fazer a identificação dos microrganismos causadores da infecção. Sendo sua ação propulsora de melhoria do quadro de saúde pública, contribuindo para a prevenção e tratamento da doença, causando um impacto na sociedade para melhorar e prolongar a vida.
REFERÊNCIAS BIBLIOGRÁFICAS
DIRETRIZES DA SOCIEDADE BRASILEIRA DE DIABETES (2015-2016) / Adolfo Milech…[Et. al.]; organização José Egidio Paulo de Oliveira, Sérgio Vencio – São Paulo: A.C. Farmacêutica, 2016.
DUARTE, Nádia; GONÇALVES, Ana. Pé Diabético. Angiologia e Cirurgia Vascular, Vol. 7, Nº 2, Junho de 2011.
FERNANDES, Freitas; PIMENTA, Fabiana Cristina; FERNANDES, Fernando de Freitas. Isolamento e perfil de suscetibilidade de bactérias de pé diabético e úlcera de estase venosa de pacientes admitidos no pronto-socorro do principal hospital universitário do estado de Goiás, Brasil. Copyright © 2007 by Sociedade Brasileira de Angiologia e de Cirurgia Vascular. J Vasc Bras 2007;6(3):211-217.
FONSECA, J. J. S. Metodologia da pesquisa científica. Fortaleza: UEC, 2002. Apostila. Grupo de Trabalho Internacional sobre Pé Diabético. Consenso Internacional sobre Pé Diabético/ publicado sob a direção de Hermelinda Cordeiro Pedrosa; tradução de Ana Claudia de Andrade, Hermelinda Cordeiro Pedrosa Brasília: Secretaria de Estado de Saúde do Distrito Federal, 2001. 100p.
JUNIOR, Moacir Lúcios Soares de Faria; SOARES, Alexandre. Enfermagem: FISIOPATOLOGIA DO PÉ DIABÉTICO. Simpósio de TCC e Seminário de IC, 2017 / 1º.
LEITE, Fernando Emanuel Ochoa Palorca Costa. Revista Portuguesa de Cirurgia Cardio-Torácica e Vascular. Mestrado Integrado em Medicina: Pé Diabético, Área: Angiologia e Cirurgia Vascular. Trabalho efectuado sob a Orientação de: Prof. Doutor Roberto César Augusto Correia da Silva Roncon de Albuquerque. Junho, 2010.
MINISTÉRIO DA SAÚDE (MS). Saúde de A a Z. 2020, 2020. Disponível em: <https.//www.saude.gov.br/saúde-de-a-z/diabetes>. Acesso em: 25 de abril de 2025.
OLIVEIRA, J.E.P.; MILECH, A. Diabetes Mellitus — Clínica, Diagnóstico e Tratamento Multidisciplinar. Diabetes Mellitus — Clínica, Diagnóstico e Tratamento Multidisciplinar/editores José Egídio Paulo de Oliveira, Adolpho Milech.— © Direitos reservados à EDITORA ATHENEU — São Paulo, Rio de Janeiro, Ribeirão Preto,Belo Horizonte, 2006.
ORGANIZAÇÃO MUNDIAL DA SAÚDE (OMS). Diabetes, 2019. On line disponível em: < https://www.who.int/es/news-room/fact-sheets/detail/diabetes >. Acesso em: 25 de abril de 2025 e 27 de abril de 2025.
PINHEIRO. Artigo de Revisão: Pé de Charcot – Uma visão actual da neuroartropatia de Charcot. I. Consulta de Pé Diabético. Serviço de Angiologia e Cirurgia Vascular. Centro Hospitalar do Porto. Revista Portuguesa de Ortopedia e Traumatologia, versão impressa ISSN 1646-2122. Rev. Port. Ortop. Traum. vol.22 no.1 Lisboa mar. 2014.
SADER, Hélio S.; DURAZZO, Anaí. SIMPÓSIO PÉ DIABÉTICO Terapia antimicrobiana nas infecções do pé diabético Antimicrobial therapy in diabetic foot infections. J Vasc Br 2003, Vol. 2, Nº1.
SOCIEDADE BRASILEIRA DE DIABETES (SBD). Diagnóstico e Tratamento. 2019. Disponível em: https://www.diabetes.org.br/publico/diabetes/diagnostico-e-tratameto. Acesso em: 25 de abril de 2025.
SOCIEDADE BRASILEIRA DE DIABETES (SBD). Diagnóstico e prevenção de úlceras no pé diabético. 2022. Disponível em: https://diretriz.diabetes.org.br/diagnostico-e-prevencao-de-ulceras-no-pe-diabetico/ Acesso em: 27 de abril de 2025.
VIDAL, Lucimara. Avaliação do sistema de classificação de risco do pé, proposto pelo grupo de trabalho internacional sobre o pé diabético, Hospital da Polícia Militar de Minas Gerais, 2002-2007 [manuscrito]. / Lucimara Vidal. Belo Horizonte: 2009.
Referencias
Share this :
Área do Conhecimento












