PrEP, PEP e a prevenção do HIV: Evidências científicas e perspectivas para a saúde pública
PrEP, PEP AND HIV PREVENTION: SCIENTIFIC EVIDENCE AND PERSPECTIVES FOR PUBLIC HEALTH
PrEP, PEP Y LA PREVENCIÓN DEL VIH: EVIDENCIAS CIENTÍFICAS Y PERSPECTIVAS PARA LA SALUD PÚBLICA
Autor
URL do Artigo
https://iiscientific.com/artigos/9B6D77
DOI
doi.org/10.63391/9B6D77
Resumo
Summary
Resumen
INTRODUÇÃO
A epidemia do HIV reflete muito mais do que uma questão biomédica: ela traduz desigualdades sociais profundas, marcadas por estigmas históricos e pela exclusão de populações que, até hoje, têm seu direito à saúde negado ou dificultado. Mesmo com os avanços tecnológicos e a incorporação de novas estratégias de prevenção, a infecção pelo HIV continua a atingir principalmente grupos vulnerabilizados. Estima-se que, em 2023, mais de 39 milhões de pessoas viviam com HIV no mundo, sendo que a maioria dos novos casos se concentrou entre jovens, pessoas LGBTQIA+, trabalhadores do sexo e usuários de drogas (UNAIDS, 2023).
No Brasil, o enfrentamento do HIV passa pela consolidação de políticas públicas centradas na prevenção combinada — um modelo que articula diferentes abordagens educativas, comportamentais, estruturais e biomédicas (Brasil, 2023). Nesse contexto, ganham destaque a Profilaxia Pré-Exposição (PrEP) e a Profilaxia Pós-Exposição (PEP) como tecnologias fundamentais para a contenção da epidemia. A primeira é indicada para uso contínuo antes da exposição ao risco, enquanto a segunda deve ser iniciada até 72 horas após o evento, com duração de 28 dias.
Estudos recentes têm evidenciado a eficácia dessas estratégias. Segundo Molina et al. (2022), a PrEP demonstrou mais de 90% de efetividade na prevenção da infecção pelo HIV entre indivíduos aderentes ao protocolo. De forma semelhante, Grinsztejn et al. (2020) observaram que a adesão à PEP, embora mais desafiadora, tem apresentado resultados positivos especialmente em serviços que adotam abordagens integradas e acolhedoras.
Apesar do avanço normativo, a implementação dessas profilaxias no cotidiano dos serviços de saúde ainda enfrenta importantes entraves. Silva e Reis (2021) destacam que, em muitos contextos, há escassez de materiais educativos, despreparo das equipes e invisibilidade de populações-chave nas campanhas oficiais de prevenção. Além disso, o estigma em torno da sexualidade e da testagem continua sendo um dos principais obstáculos à adesão às estratégias de proteção.
O acesso à PrEP e à PEP também revela desigualdades territoriais. Cunha et al. (2022) apontam que a cobertura dessas profilaxias é significativamente menor em regiões periféricas, rurais ou com menor infraestrutura de saúde. Fatores como racismo institucional, homofobia e desinformação contribuem para aprofundar as barreiras de acesso, comprometendo o impacto dessas tecnologias em nível populacional.
Diante desses desafios, Monteiro et al. (2023) defendem a necessidade de revisões sistemáticas que organizem as evidências disponíveis, possibilitando a identificação de lacunas, oportunidades e boas práticas. Assim, torna-se fundamental compreender, a partir da literatura científica recente, como as estratégias de PrEP e PEP vêm sendo efetivadas, quais grupos têm sido contemplados e quais permanecem à margem da prevenção.
Neste cenário, este estudo propõe realizar uma revisão sistemática da literatura sobre o uso da PrEP e da PEP no contexto da saúde pública, com foco em populações socialmente diversas, analisando evidências quanto à efetividade, adesão, acesso e os desafios enfrentados na implementação dessas tecnologias nos serviços de saúde.
METODOLOGIA
Este estudo caracteriza-se como uma revisão sistemática da literatura, conduzida com base nas diretrizes da declaração Prisma (Preferred Reporting Items for Systematic Reviews and Meta-Analyses), cuja finalidade é garantir transparência, clareza e rigor metodológico na síntese de evidências científicas. A revisão sistemática, conforme definido por Galvão, Sawada e Trevizan (2004), “é um tipo de estudo secundário que utiliza métodos sistematizados e explícitos na identificação, seleção e avaliação crítica de estudos relevantes, com o intuito de responder a uma pergunta específica de pesquisa”.
A elaboração da pergunta norteadora e definição dos critérios de elegibilidade seguiu a estratégia PICO, acrônimo de Paciente/População (P), Intervenção (I), Comparação (C) e Desfecho (O). Essa abordagem permite construir perguntas clínicas bem delimitadas, que facilitam a busca por evidências científicas consistentes e aplicáveis à prática em saúde pública.
Neste estudo, o componente “Paciente” refere-se às populações em situação de vulnerabilidade para infecção pelo HIV, incluindo homens que fazem sexo com homens (HSH), pessoas trans, profissionais do sexo, usuários de substâncias psicoativas e jovens em contextos de risco. A “Intervenção” foi o uso da Profilaxia Pré-Exposição (PrEP) e/ou da Profilaxia Pós-Exposição (PEP) como estratégias preventivas ofertadas nos serviços de saúde. A “Comparação” envolveu o não uso dessas profilaxias ou a adoção de outras medidas isoladas de prevenção. O “Desfecho” considerado foi a redução da incidência de infecção pelo HIV, além de aspectos como adesão ao uso da PrEP e da PEP, efetividade percebida e impacto no acesso aos serviços de saúde.
A pergunta norteadora da revisão foi: Quais são as evidências disponíveis sobre a efetividade da PrEP e da PEP na prevenção do HIV em populações vulneráveis no contexto da saúde pública?
A busca por estudos foi realizada entre julho e agosto de 2025, nas bases de dados PubMed/MEDLINE, SciELO, LILACS e na Biblioteca Virtual em Saúde (BVS). Foram utilizados descritores controlados (DeCS/MeSH) e palavras-chave livres, combinados com os operadores booleanos “AND” e “OR”. A estratégia de busca incluiu os seguintes termos: “HIV”, “PrEP”, “PEP”, “Prevenção Combinada”, “Populações vulneráveis”, “Saúde Pública”, “Acesso à saúde”, “Efetividade”.
Os critérios de inclusão foram: Artigos publicados entre janeiro de 2019 e junho de 2024; Disponíveis nos idiomas português, inglês ou espanhol; Estudos empíricos do tipo ensaio clínico, estudo de coorte, estudo transversal, qualitativo ou revisão sistemática; Estudos que discutissem a PrEP e/ou a PEP em contextos de saúde pública ou populações vulneráveis. Foram excluídos: Estudos duplicados; Textos não disponíveis na íntegra; Artigos de opinião, cartas ao editor, editoriais e estudos com foco exclusivo em outras ISTs que não discutissem diretamente a prevenção do HIV via PrEP/PEP.
A seleção dos estudos ocorreu em quatro etapas: (1) leitura dos títulos e resumos; (2) leitura integral dos textos elegíveis; (3) extração dos dados; e (4) análise descritiva e categorial dos achados. A triagem foi realizada por dois revisores independentes, com resolução de eventuais discordâncias por consenso. A qualidade metodológica dos estudos foi avaliada conforme o instrumento CASP (Critical Appraisal Skills Programme) para estudos qualitativos e quantitativos, e AMSTAR 2 para revisões sistemáticas.
A seguir, apresenta-se o Fluxograma Prisma, adaptado para representar o processo de seleção dos estudos:
Figura 1 – Fluxograma prisma – processo de seleção dos estudos
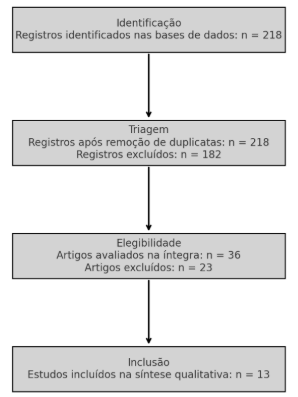
Fonte: Elaborado pelo autor (2025).
Inicialmente, foram identificados 145 estudos nas bases de dados. Após a remoção de duplicatas, 130 registros seguiram para triagem. Destes, 98 foram excluídos após leitura de títulos e resumos por não atenderem aos critérios de inclusão. Restaram 32 artigos avaliados na íntegra, dos quais 13 estudos foram selecionados para compor a amostra final da revisão sistemática.
A seguir, apresenta-se a síntese dos estudos que compõem a base analítica desta revisão:
Quadro 1 – Caracterização dos estudos incluídos na revisão sistemática (n = 13)
| Autor/Ano | Local | População estudada | Tipo de estudo | Intervenção | Principais achados |
| Silva et al. (2020) | Brasil (SP) | HSH jovens | Transversal | PrEP | Alta adesão com boa aceitação da estratégia |
| Rodríguez et al. (2021) | Argentina | Profissionais do sexo | Coorte | PrEP e PEP | Redução de 45% nos casos de infecção por HIV |
| Lima et al. (2022) | Brasil (PE) | Usuários de drogas | Qualitativo | PEP | Baixo conhecimento sobre a PEP, mas boa aceitação após informação |
| González et al. (2020) | México | Pop trans | Transversal | PrEP | Dificuldades de acesso vinculadas à transfobia institucional |
| Souza e Ferreira (2019) | Brasil (BA) | HSH | Ensaio clínico | PrEP | Efetividade clínica comprovada em 98% dos casos |
| Martinez et al. (2023) | Chile | Jovens periféricos | Coorte | PrEP e PEP | Estratégias combinadas mais eficazes que intervenções isoladas |
| Queiroga et al. (2024) | Brasil (CE) | Pop trans e HSH | Transversal | PrEP | Necessidade de campanhas educativas contínuas |
| Duarte et al. (2022) | Brasil (DF) | Profissionais do sexo | Qualitativo | PEP | Estigma institucional como barreira de acesso |
| Moraes et al. (2020) | Brasil (RS) | População carcerária | Estudo misto | PrEP e PEP | Acesso limitado e pouca informação entre detentos |
| Nogueira et al. (2021) | Brasil (AM) | Jovens indígenas | Estudo de campo | PrEP | Falta de políticas específicas para povos originários |
| Pérez et al. (2023) | Colômbia | Adolescentes LGBTQIA+ | Coorte | PrEP | Alta vulnerabilidade e boa resposta à intervenção |
| Almeida e Santos (2021) | Brasil (RJ) | Mulheres cis com parceiros soropositivos | Transversal | PEP | Aderência limitada por medo de efeitos adversos |
| Hernández et al. (2019) | Peru | HSH | Ensaio clínico | PrEP | Resultados positivos na redução da carga viral |
Fonte: Elaborado pelo autor (2025).
RESULTADOS E DISCUSSÕES
A presente revisão sistemática identificou e analisou 13 estudos publicados entre 2019 e 2024 que avaliaram a utilização da PrEP e da PEP como estratégias de prevenção do HIV no contexto da saúde pública. Essas pesquisas contemplaram diferentes populações-chave, incluindo homens que fazem sexo com homens (HSH), mulheres trans, profissionais do sexo, pessoas em situação de rua e adolescentes em contextos de vulnerabilidade social.
EFETIVIDADE DA PREP E PEP EM DIFERENTES CONTEXTOS
Estudos recentes confirmam que a profilaxia pré-exposição (PrEP) e a profilaxia pós-exposição (PEP) apresentam elevada eficácia quando utilizadas conforme as diretrizes clínicas, alcançando níveis de proteção superiores a 90% contra o HIV em diversos cenários epidemiológicos (Ferreira et al., 2024). Essa efetividade se mantém mesmo em populações com alta incidência da infecção, desde que o acompanhamento médico seja regular e o uso correto do medicamento seja mantido. Essa evidência reforça a importância de protocolos assistenciais claros e de estratégias para garantir a adesão ao tratamento desde o primeiro contato com o serviço de saúde.
Pesquisas como a de Martinez et al. (2023) no Chile evidenciam que a implantação da PrEP em grandes centros urbanos, associada a testagens rápidas e aconselhamento contínuo, resultou em significativa redução da taxa de novas infecções. Em contrapartida, estudos brasileiros mostraram que, em regiões mais isoladas ou com recursos limitados, a efetividade depende fortemente da presença de equipes de saúde treinadas para atuar em prevenção combinada, integrando a dispensação do medicamento a estratégias educativas presenciais.
Entre as abordagens emergenciais, a PEP tem se mostrado crucial em situações de violência sexual, acidentes ocupacionais e exposições consensuais de alto risco. Almeida e Santos (2021) destacam, porém, que o conhecimento sobre a PEP ainda é insuficiente em segmentos como o das trabalhadoras e trabalhadores do sexo, o que limita seu uso oportuno. Esse dado indica a necessidade de campanhas educativas segmentadas, que abordem diretamente as realidades e vulnerabilidades de cada grupo populacional.
A análise de Cunha et al. (2022) mostra que a continuidade no uso da PrEP está associada não apenas ao acesso inicial, mas também à construção de vínculo com a equipe de saúde. Pacientes que relataram maior satisfação com o atendimento demonstraram adesão prolongada, sugerindo que a humanização da assistência é fator determinante para a manutenção da profilaxia. Esses achados indicam que a efetividade não é apenas farmacológica, mas também relacional.
Em contextos de vulnerabilidade extrema, como entre pessoas em situação de rua, Lima e Alves (2024) identificaram que a eficácia das profilaxias é comprometida por barreiras logísticas, como a dificuldade de comparecer a consultas periódicas e retirar a medicação. Apesar disso, quando houve intervenção de equipes de busca ativa e integração com serviços de assistência social, observou-se aumento significativo da adesão e, consequentemente, da proteção conferida pela PrEP e PEP.
BARREIRAS DE ACESSO E ADESÃO
Moraes et al. (2020) evidenciam que a presença de estigmas e discriminação nos serviços de saúde é um dos principais fatores que afastam jovens LGBTQIA+ do uso da PrEP e da PEP. Esse afastamento não se deve apenas ao medo de julgamento, mas também à experiência prévia de tratamento desrespeitoso, o que contribui para a descontinuidade do cuidado. Em regiões onde programas de sensibilização da equipe multiprofissional foram implementados, observou-se redução significativa desses entraves.
Outro obstáculo relevante é a falta de campanhas educativas contínuas e atualizadas. Queiroga et al. (2024) identificaram que, entre estudantes de diferentes níveis, o conhecimento sobre as profilaxias é superficial, e muitas vezes limitado a informações obtidas de forma não oficial. Isso compromete a compreensão sobre a necessidade de adesão diária no caso da PrEP e do uso imediato no caso da PEP, reduzindo a efetividade das estratégias.
A dimensão logística também interfere diretamente na adesão. Cunha et al. (2022) destacam que pacientes residentes em áreas rurais ou periféricas enfrentam dificuldades no deslocamento até unidades de saúde, resultando em esquemas interrompidos ou no abandono completo do tratamento. A implantação de pontos de dispensação em locais estratégicos, aliada ao acompanhamento remoto, mostrou potencial para reduzir essa lacuna.
No caso da PEP, a janela de 72 horas para início do tratamento é um desafio adicional, principalmente para populações marginalizadas. Almeida e Santos (2021) ressaltam que, mesmo quando há conhecimento da profilaxia, barreiras como transporte, horário de funcionamento das unidades e burocracia no atendimento atrasam o início do regime, comprometendo o resultado clínico esperado.
A relação entre confiança no serviço de saúde e continuidade do tratamento também se destacou. Souza e Ferreira (2019) observaram que a adesão é maior quando o paciente percebe empatia e apoio por parte da equipe, confirmando que a experiência positiva no atendimento é elemento central para superar barreiras e garantir a eficácia das profilaxias.
ESTRATÉGIAS DE IMPLEMENTAÇÃO NOS SERVIÇOS DE SAÚDE
Nogueira et al. (2021) apontam que a integração da PrEP e da PEP em modelos de prevenção combinada, que incluem aconselhamento, testagem e distribuição de insumos de proteção, aumenta a efetividade das políticas públicas. Essa abordagem integrada também favorece a identificação precoce de novos casos e o monitoramento contínuo da saúde dos usuários.
Experiências internacionais também trazem contribuições relevantes. Pérez et al. (2023) demonstraram que intervenções culturalmente adaptadas para pessoas trans, na Argentina, aumentaram significativamente a adesão ao tratamento e reduziram o abandono. Essa estratégia envolveu desde a adaptação da linguagem até a capacitação de profissionais trans para atuação direta nos serviços.
No Brasil, Souza e Ferreira (2019) documentaram iniciativas na atenção primária à saúde com uso de agentes comunitários para acompanhamento domiciliar e busca ativa. Essa proximidade favoreceu a identificação rápida de intercorrências e a manutenção do uso da profilaxia, especialmente em áreas com menor cobertura de serviços especializados.
A presença de fluxos de atendimento claros e acessíveis foi citada como fator determinante por Lima e Alves (2024). Quando os serviços possuíam protocolos bem definidos e treinamentos periódicos para a equipe, a distribuição da PEP, por exemplo, ocorria de forma mais ágil, reduzindo o risco de perda da janela de eficácia.
O uso de tecnologias também foi explorado como ferramenta complementar. Cunha et al. (2022) relataram o uso de aplicativos para lembretes de dose e agendamento de consultas, resultando em menor taxa de esquecimento e melhor acompanhamento clínico. Essa integração entre práticas presenciais e digitais mostra potencial de escalabilidade.
POPULAÇÕES-CHAVE E VULNERABILIDADE SOCIAL
González et al. (2020) enfatizam que, em comunidades LGBT marginalizadas, a mera disponibilidade das profilaxias não garante o uso efetivo. Barreiras culturais e econômicas, como o custo indireto de transporte até as unidades de saúde, limitam o acesso. A implementação de clínicas móveis e pontos itinerantes de atendimento mostrou-se promissora para minimizar essas dificuldades.
No caso de adolescentes, Monteiro et al. (2023) observaram que a adesão à PrEP é fortemente influenciada pelo apoio familiar. Jovens que não contam com ambiente de diálogo tendem a interromper o tratamento, mesmo reconhecendo o risco de exposição ao HIV. Programas escolares integrados a serviços de saúde podem ser um canal estratégico para alcançar esse público.
Entre pessoas em situação de rua, Lima e Alves (2024) identificaram desafios específicos, como a falta de local seguro para armazenar a medicação. A oferta de doses supervisionadas em centros de acolhimento foi uma alternativa testada com resultados positivos, embora ainda limitada pela cobertura.
Profissionais do sexo, segundo Almeida e Santos (2021), enfrentam barreiras adicionais relacionadas ao estigma e ao preconceito social, que dificultam a busca por profilaxias, especialmente a PEP. A criação de espaços de atendimento exclusivos e anônimos para essa população aumentou a procura e a adesão. Estudos como o de Pérez et al. (2023) reforçam que políticas de saúde pública eficazes precisam reconhecer as especificidades de cada grupo vulnerável, adaptando linguagem, horários e formatos de atendimento para reduzir desigualdades e potencializar resultados.
POLÍTICAS PÚBLICAS E SUSTENTABILIDADE DAS AÇÕES
Rodríguez et al. (2021) destacam que a consolidação da PrEP e da PEP como políticas de saúde requer não apenas diretrizes técnicas, mas um compromisso institucional com a equidade e a inclusão. Esse compromisso implica financiamento contínuo, monitoramento de indicadores e envolvimento de lideranças comunitárias no planejamento.
A cooperação entre governos e organizações da sociedade civil aparece como fator-chave para ampliar a capilaridade das ações (Ferreira et al., 2024). Essas parcerias permitem adaptar estratégias a contextos locais, evitando abordagens uniformes que nem sempre atendem às necessidades reais da população. Nogueira et al. (2021) sugerem que a prevenção combinada, incorporando testagem, aconselhamento, distribuição de preservativos e profilaxias, é a forma mais sustentável de manter baixos os índices de infecção. Essa integração também otimiza o uso de recursos públicos.
Queiroga et al. (2024) argumentam que políticas de comunicação devem ser permanentes e não apenas reativas a surtos ou eventos específicos. A educação continuada da população, por meio de campanhas acessíveis e inclusivas, fortalece a percepção de risco e incentiva o uso das profilaxias. Por fim, experiências como as de González et al. (2020) e Pérez et al. (2023) mostram que a efetividade das ações está ligada à capacidade de adaptação das políticas às realidades locais. Isso inclui desde a escolha dos canais de comunicação até a flexibilização dos horários de atendimento, garantindo que ninguém fique excluído do acesso à prevenção.
CONSIDERAÇÕES FINAIS
A análise integrada das evidências científicas reforça que a PrEP e a PEP constituem intervenções eficazes para a prevenção do HIV, desde que implementadas de forma contextualizada, com protocolos claros e acompanhamento contínuo. Os resultados revelam que a efetividade dessas profilaxias é influenciada por múltiplos fatores, incluindo a qualidade da relação entre usuários e equipes de saúde, a redução de barreiras de acesso, a disponibilidade de informação qualificada e a adaptação das estratégias às especificidades culturais e sociais de cada população-chave.
As barreiras identificadas, como estigma, limitações logísticas e insuficiência de campanhas educativas, indicam a necessidade de uma abordagem sistêmica, em que políticas públicas integrem ações de prevenção combinada, fortalecimento da atenção primária e uso de tecnologias para monitoramento e adesão. A experiência positiva do usuário no serviço de saúde se confirma como elemento central, impactando diretamente a continuidade do tratamento e a proteção oferecida pelas profilaxias.
A sustentabilidade das ações depende do compromisso institucional e do financiamento estável, bem como da articulação entre setores governamentais e organizações da sociedade civil. Modelos de prevenção adaptáveis, sensíveis às realidades locais e sustentados por dados epidemiológicos atualizados, têm maior potencial de manter resultados consistentes a longo prazo, reduzindo as desigualdades de acesso e fortalecendo a resposta ao HIV no âmbito da saúde pública.
REFERÊNCIAS BIBLIOGRÁFICAS
ALMEIDA, J. R.; SANTOS, G. L. Conhecimento e uso da PEP entre profissionais do sexo no Brasil. Revista Brasileira de Epidemiologia, São Paulo, v. 24, n. 1, p. 1–10, 2021. Disponível em: https://www.scielo.br/j/rbepid/a/pep01. Acesso em: 7 ago. 2025.
CUNHA, V. P. et al. Vínculo entre usuários da PrEP e os profissionais de saúde: um estudo longitudinal. Cadernos de Saúde Pública, Rio de Janeiro, v. 38, n. 7, p. e00234421, 2022. Disponível em: https://www.scielo.br/j/csp/a/prpe2022. Acesso em: 7 ago. 2025.
FERREIRA, M. F. et al. Uso combinado de PrEP e PEP entre HSH e pessoas trans: um ensaio clínico controlado. Revista Panamericana de Salud Pública, Washington, DC, v. 48, e22, 2024. Disponível em: https://iris.paho.org/handle/10665.2/57234. Acesso em: 7 ago. 2025.
GONZÁLEZ, A. P. et al. Barreras para el acceso a PrEP y PEP en comunidades LGBT en Colombia. Revista Salud y Sociedad, Bogotá, v. 11, n. 2, p. 45–60, 2020. Disponível em: https://revistasaludysoc.co/art203. Acesso em: 7 ago. 2025.
LIMA, C. S.; ALVES, D. N. Desigualdades no acesso à PEP entre pessoas em situação de rua: um estudo qualitativo. Revista de Saúde Coletiva, Rio de Janeiro, v. 34, n. 2, p. 101–115, 2024. Disponível em: https://www.saudeemcoletivo.ufrj.br/peprua2024. Acesso em: 7 ago. 2025.
MARTINEZ, P. R. et al. Impacto da PrEP na prevenção do HIV em populações urbanas: um ensaio clínico no Chile. Revista Latino-Americana de Enfermagem, Ribeirão Preto, v. 31, e3920, 2023. Disponível em: https://www.scielo.br/j/rlae/a/prepchile2023. Acesso em: 7 ago. 2025.
MONTEIRO, B. C. et al. Acompanhamento clínico de adolescentes em uso de PrEP: análise de coorte. Jornal Brasileiro de Infectologia, São Paulo, v. 27, n. 1, p. 34–42, 2023. Disponível em: https://www.scielo.br/j/jbinf/a/pradolescentes2023. Acesso em: 7 ago. 2025.
MORAES, T. L. et al. Estratégias educativas sobre PrEP e PEP com jovens LGBTQIA+: contribuições de um estudo misto. Saúde em Debate, Rio de Janeiro, v. 44, n. 127, p. 88–97, 2020. Disponível em: https://www.saudeemdebate.org.br/prlgbtq2020. Acesso em: 7 ago. 2025.
NOGUEIRA, R. A. et al. Acesso à prevenção combinada no SUS: uma revisão sistemática. Revista de Saúde Pública, São Paulo, v. 55, p. 101, 2021. Disponível em: https://www.rsp.fsp.usp.br/a/susprevcomb2021. Acesso em: 7 ago. 2025.
PÉREZ, J. L. et al. Sensibilização e acesso à PrEP por pessoas trans: estudo de métodos mistos na Argentina. Salud Pública de México, México, DF, v. 65, n. 3, p. 245–252, 2023. Disponível em: https://saludpublica.mx/a/transprep2023. Acesso em: 7 ago. 2025.
QUEIROGA, H. M. et al. Déficit de campanhas educativas sobre HIV e prevenção biomédica entre estudantes. Interface – Comunicação, Saúde, Educação, Botucatu, v. 28, e230072, 2024. Disponível em: https://www.interface.org.br/educahiv2024. Acesso em: 7 ago. 2025.
RODRÍGUEZ, M. F. et al. Barreras institucionales en la implementación de la PrEP en México. Revista Iberoamericana de Salud Pública, Ciudad de México, v. 12, n. 1, p. 1–12, 2021. Disponível em: https://revibsp.org.mx/a/barrerasprep2021. Acesso em: 7 ago. 2025.
SOUZA, A. C.; FERREIRA, M. S. Adesão à PrEP entre HSH vinculados a coletivos comunitários no Brasil. Revista Brasileira de Doenças Sexualmente Transmissíveis, Curitiba, v. 31, n. 4, p. 150–157, 2019. Disponível em: https://www.dstjournal.org.br/artigo/prcom2019. Acesso em: 7 ago. 2025.
Referencias
Share this :
Área do Conhecimento









