Viabilidade de modelos de incentivo baseados em valor no sistema de saúde suplementar brasileiro: Uma análise sob a perspectiva regulatória
FEASIBILITY OF VALUE-BASED INCENTIVE MODELS IN THE BRAZILIAN PRIVATE HEALTH CARE SYSTEM: AN ANALYSIS FROM A REGULATORY PERSPECTIVE
VIABILIDAD DE MODELOS DE INCENTIVO BASADOS EN VALOR EN EL SISTEMA DE SALUD SUPLEMENTARIO BRASILEÑO: UN ANÁLISIS DESDE LA PERSPECTIVA REGULATORIA
Autor
URL do Artigo
https://iiscientific.com/artigos/C938F2
DOI
doi.org/10.63391/C938F2
Resumo
Summary
Resumen
INTRODUÇÃO
O sistema de saúde suplementar brasileiro atende cerca de um quarto da população. Ele enfrenta desafios crescentes de sustentabilidade, qualidade assistencial e eficiência. O modelo predominante de pagamento por procedimento incentiva a produção de serviços, muitas vezes dissociada de resultados clínicos. Isso contribui para o aumento de custos sem garantia de melhores desfechos em saúde.
Nesse contexto, os modelos de incentivo baseados em valor emergem como alternativa promissora. Eles vinculam a remuneração ao desempenho clínico, à eficiência e à experiência do paciente. A proposta representa uma mudança de paradigma: deixa-se de recompensar volume para valorizar resultados. Essa abordagem já é adotada em países como Estados Unidos e Reino Unido, com ganhos comprovados em qualidade e controle de custos.
No Brasil, entretanto, a implementação desses modelos depende fortemente do marco regulatório. A Lei dos Planos de Saúde e as diretrizes da Agência Nacional de Saúde Suplementar historicamente limitaram arranjos de pagamento inovadores. Restrições ao compartilhamento de risco e à flexibilidade contratual dificultam a adoção de mecanismos diferenciados de remuneração. Isso inibe a inovação e mantém o foco no volume de procedimentos.
Recentemente, avanços regulatórios sinalizam mudanças importantes. A Nova Regulação e o Programa de Incentivo à Inovação abrem espaço para experiências-piloto com modelos híbridos. Essas iniciativas permitem testar pagamentos vinculados à qualidade, mesmo dentro de um sistema ainda predominantemente baseado em volume. A ANS passa a reconhecer a necessidade de incentivar práticas mais eficientes e integradas.
Este artigo analisa a viabilidade da adoção de modelos baseados em valor na saúde suplementar brasileira. O foco está nas possibilidades e limitações impostas pelo contexto regulatório. Por meio de análise documental e revisão crítica da literatura, avalia-se como a evolução da regulação pode facilitar ou dificultar a transição para um sistema mais sustentável e centrado no valor. Consideram-se experiências internacionais e as especificidades do mercado nacional.
A discussão é oportuna diante da pressão sobre os custos e da demanda por maior transparência e responsabilidade no setor. A transformação do modelo de pagamento é essencial para garantir um sistema privado de saúde mais eficaz, eficiente e voltado para o benefício real dos usuários. Modelos baseados em valor podem impulsionar essa mudança, desde que apoiados por um ambiente regulatório adequado.
REVISÃO DA LITERATURA
A literatura recente sobre modelos de incentivo baseados em valor tem destacado sua importância como estratégia para transformar sistemas de saúde. De acordo com Darzi et al. (2021), “a transição de modelos baseados em volume para modelos centrados em valor é essencial para garantir sustentabilidade, qualidade e equidade no cuidado em saúde”. Essa mudança implica repensar não apenas como se paga pelos serviços, mas como se define e mensura o valor clínico real. O conceito, inicialmente proposto por Porter e Teisberg (2006), ganhou força nas últimas duas décadas, especialmente em países com sistemas privados ou híbridos de saúde.
No Brasil, autores como Rocha e Ibañez (2022) reforçam que “o setor de saúde suplementar precisa evoluir para modelos que premiem resultados, não apenas a realização de procedimentos”. Eles argumentam que a alta intensidade assistencial, muitas vezes desnecessária, é impulsionada pelo modelo atual de remuneração. Isso gera custos crescentes sem correspondência em ganhos de saúde. A adoção de VBMs pode, portanto, alinhar os interesses clínicos e econômicos, promovendo intervenções mais eficazes e evitando desperdícios.
Estudos internacionais mostram que modelos baseados em valor já produziram impactos positivos em diferentes contextos. Em um estudo conduzido por Fisher et al. (2020), programas de accountable care organizations (ACOs) nos Estados Unidos demonstraram redução de custos e manutenção ou melhoria da qualidade. Os autores afirmam que “o compartilhamento de risco e o foco em indicadores de desfecho são fatores-chave para o sucesso desses modelos”. Embora os resultados sejam heterogêneos, há consenso sobre o potencial dos VBMs quando bem desenhados e implementados com governança adequada.
Outra evidência relevante vem do Reino Unido, onde o National Health Service (NHS) tem incorporado pagamentos vinculados à qualidade (P4P) em diferentes níveis de atenção. Segundo Doran et al. (2021), “os esquemas de pagamento por desempenho podem influenciar positivamente indicadores clínicos, especialmente em condições crônicas como diabetes e hipertensão”. No entanto, os autores alertam para riscos, como a possibilidade de seleção de pacientes ou foco excessivo em metas mensuráveis em detrimento do cuidado integral.
No contexto latino-americano, pesquisas recentes também têm explorado a viabilidade desses modelos. Ibañez et al. (2020), ao analisar experiências na Colômbia e Chile, concluem que “a regulação desempenha um papel central na facilitação ou barreira à inovação em modelos de pagamento”. Eles destacam que agências reguladoras proativas, com capacidade de monitoramento e incentivo à experimentação, são fundamentais para avançar rumo a sistemas mais eficientes e responsáveis.
No Brasil, a discussão ainda está em estágio inicial, mas ganha corpo com o avanço da Nova Regulação da ANS. Para Pereira et al. (2023), “a saúde suplementar brasileira está diante de uma janela de oportunidade para testar modelos híbridos que combinem pagamento por serviço com componentes de qualidade e desempenho”. Eles ressaltam que a experiência do Programa de Incentivo à Inovação já demonstra interesse do setor em romper com o modelo tradicional, ainda que com cautela.
Apesar do entusiasmo, autores como Giovanella et al. (2022) chamam atenção para as especificidades do sistema brasileiro. Em seu estudo sobre a regulação da saúde suplementar, afirmam que “a fragmentação do mercado, a heterogeneidade dos prestadores e a falta de interoperabilidade de dados são barreiras estruturais para a implementação de VBMs em larga escala”. Sem infraestrutura robusta de informação, é difícil mensurar resultados, comparar desempenhos ou atribuir responsabilidades.
A governança compartilhada também é apontada como desafio. Segundo Oliveira e Barros (2021), “a transição para modelos baseados em valor exige confiança entre operadoras, prestadores e reguladores, além de mecanismos claros de governança e resolução de conflitos”. A ausência desses elementos pode levar ao colapso de iniciativas, mesmo com bom desenho técnico. A cultura de risco e colaboração ainda é incipiente no setor privado brasileiro.
A produção acadêmica nacional tem crescido nessa área. Estudos como o de Silva et al. (2023), que analisou projetos-piloto de pagamento por episódios de cuidado, mostram que “é possível obter economia e manter a qualidade em procedimentos eletivos, como artroplastias e cirurgias cardíacas”. Os autores destacam a importância do desenho do pacote, da definição de metas clínicas e do acompanhamento pós-alta para o sucesso do modelo.
Outra abordagem em ascensão é o pagamento por resultados em saúde mental. Nesse campo, Lima et al. (2022) afirmam que “modelos baseados em valor podem ser especialmente úteis para acompanhar a evolução de pacientes com transtornos depressivos e ansiosos, onde o desfecho é mais subjetivo, mas mensurável por escalas validadas”. Isso exige adaptação dos indicadores e envolvimento multidisciplinar, mas abre espaço para inovação em áreas historicamente negligenciadas.
Também há estudos sobre o papel da tecnologia. Segundo Costa et al. (2023), “plataformas digitais de monitoramento contínuo permitem coletar dados em tempo real, fundamentais para avaliar desfechos e ajustar incentivos”. A integração de inteligência artificial e prontuários eletrônicos pode potencializar a viabilidade dos modelos baseados em valor, especialmente em cuidados crônicos.
Somando tudo, a literatura indica que, embora o caminho seja desafiador, há terreno fértil para avançar. O contexto regulatório está mudando, o interesse do setor é crescente e as evidências internacionais e locais apontam caminhos práticos. Falta, ainda, escala, consistência e capacidade de adaptação ao modelo brasileiro, mas o movimento já começou.
A transição para modelos de incentivo baseados em valor no setor de saúde suplementar têm sido amplamente discutida na literatura recente. A tabela a seguir sintetiza os principais tópicos abordados por autores relevantes, destacando perspectivas teóricas, evidências empíricas e desafios contextuais, com foco na viabilidade de sua aplicação no Brasil, considerando experiências internacionais e as especificidades do sistema nacional.
Tabela 1 – Principais abordagens e referências na literatura sobre modelos de incentivo baseados em valor na saúde suplementar.
| TÓPICO | ABORDAGEM | REFERÊNCIA |
| Transição de modelos de pagamento | A mudança de modelos baseados em volume para modelos centrados em valor é essencial para sustentabilidade e qualidade. | Darzi et al. (2021) |
| Necessidade de mudança no Brasil | O setor de saúde suplementar deve premiar resultados, não apenas procedimentos, para reduzir desperdícios. | Rocha e Ibañez (2022) |
| Experiências internacionais (EUA) | Programas de ACOs mostram redução de custos e manutenção da qualidade com compartilhamento de risco. | Fisher et al. (2020) |
| Pagamento por desempenho (Reino Unido) | P4P melhora indicadores clínicos em doenças crônicas, mas pode levar à seleção de pacientes. | Doran et al. (2021) |
| Papel da regulação na América Latina | Agências reguladoras proativas são fundamentais para viabilizar inovações em modelos de pagamento. | Ibañez et al. (2020) |
| Oportunidade no Brasil | A Nova Regulação da ANS permite testar modelos híbridos com componentes de qualidade e desempenho. | Pereira et al. (2023) |
| Barreiras estruturais no Brasil | Fragmentação do mercado e falta de dados interoperáveis dificultam a escala dos VBMs. | Giovanella et al. (2022) |
| Governança compartilhada | Confiança entre agentes e mecanismos claros de governança são essenciais para o sucesso dos modelos. | Oliveira e Barros (2021) |
| Pagamento por episódios de cuidado | Modelos por episódio podem gerar economia e manter qualidade em cirurgias eletivas. | Silva et al. (2023) |
| Aplicação em saúde mental | Modelos baseados em valor são viáveis em saúde mental com uso de escalas validadas e acompanhamento contínuo. | Lima et al. (2022) |
| Tecnologia e monitoramento em tempo real | Plataformas digitais e prontuários eletrônicos permitem coleta de dados fundamentais para avaliação de valor. | Costa et al. (2023) |
| Contexto atual e perspectivas futuras | Há condições iniciais para avançar, mas ainda faltam escala, consistência e adaptação ao modelo brasileiro. | Síntese da literatura atual |
Fonte: Elaborado pelo autor (2025).
MATERIAIS E MÉTODOS
Este estudo tem como objetivo analisar a viabilidade de modelos de incentivo baseados em valor no sistema de saúde suplementar brasileiro, à luz do atual contexto regulatório. Para alcançar esse objetivo, adotou-se uma abordagem qualitativa com base em revisão sistemática da literatura científica e análise documental de normas regulatórias, relatórios técnicos e documentos institucionais. A combinação dessas fontes permite uma compreensão aprofundada das condições estruturais, jurídicas e operacionais que influenciam a implementação de modelos inovadores de pagamento no setor privado de saúde no Brasil.
A pesquisa foi conduzida em duas etapas principais. A primeira consistiu na revisão sistemática de artigos científicos publicados entre 2019 e 2024, com foco em modelos de pagamento baseados em valor, experiências internacionais e estudos aplicados ao contexto brasileiro. Foram utilizadas as bases de dados PubMed, SciELO, LILACS e Scopus, com os descritores em inglês e português: value-based payment, health care models, supplementary health, regulação em saúde, incentivos em saúde e pagamento por desempenho, combinados por operadores booleanos.
Os critérios de inclusão foram: artigos completos, em português, inglês ou espanhol, com enfoque empírico ou teórico relevante para o tema, publicados em periódicos revisados por pares. Foram excluídos textos sem revisão científica, editoriais, resumos de eventos e documentos não acadêmicos. Após aplicação dos critérios, foram selecionados 38 artigos para análise temática.
A segunda etapa envolveu a análise documental de fontes normativas e institucionais. Foram examinados documentos da Agência Nacional de Saúde Suplementar (ANS), incluindo a Lei dos Planos de Saúde (Lei nº 9.656/1998), a Nova Regulação, a Resolução Normativa nº 465/2021, o Programa de Incentivo à Inovação (PII) e relatórios de avaliação de desempenho setorial. Também foram consultados documentos do Ministério da Saúde, da Associação Brasileira de Planos de Saúde (ABRAS) e de operadoras que participam de projetos-piloto de modelos híbridos. Essa análise permitiu identificar os limites e possibilidades impostos pelo marco regulatório atual, bem como as iniciativas concretas em andamento no setor.
Para a análise dos dados, utilizou-se a técnica de análise de conteúdo, conforme proposta por Bardin (2016), com categorização temática a partir dos eixos: (1) concepção de valor em saúde; (2) modelos de pagamento e incentivo; (3) barreiras regulatórias e operacionais; (4) experiências internacionais comparativas; e (5) viabilidade no contexto brasileiro. Os trechos relevantes dos artigos e documentos foram codificados, organizados em categorias e interpretados à luz do objetivo do estudo. A triangulação entre fontes científicas, normativas e institucionais fortaleceu a consistência e a credibilidade das interpretações.
A escolha da abordagem qualitativa justifica-se pela natureza exploratória e analítica da pesquisa, que busca compreender um fenômeno complexo e em transformação, marcado por incertezas regulatórias e resistências estruturais.
Modelos baseados em valor envolvem mudanças profundas na governança, na cultura organizacional e na relação entre os atores do sistema de saúde. Assim, uma abordagem quantitativa isolada não seria suficiente para captar as nuances dessas dinâmicas. A análise qualitativa permite, por outro lado, identificar padrões, contradições e oportunidades que orientam a formulação de recomendações estratégicas.
Vale destacar que o conceito de “valor” foi operacionalizado neste estudo como o resultado em saúde alcançado por unidade de dinheiro gasto, seguindo a definição clássica de Porter e Teisberg (2006). Esse conceito orientou a seleção de indicadores e a avaliação das experiências analisadas, especialmente em relação à qualidade, segurança, experiência do paciente e eficiência dos serviços.
O estudo também considerou limitações inerentes ao uso de fontes secundárias. A falta de dados primários sobre resultados clínicos e financeiros de iniciativas específicas no Brasil exigiu inferências baseadas em relatórios parciais e publicações acadêmicas. Além disso, a rápida evolução da regulação da ANS implica que algumas iniciativas podem estar em estágio dinâmico, com resultados ainda não consolidados. Contudo, a atualidade das fontes consultadas, todas publicadas nos últimos cinco anos, garante que a análise reflita o estado mais recente do debate.
O rigor metodológico foi assegurado por meio da transparência dos critérios de seleção, da sistematicidade na análise documental e da consistência na categorização temática. A combinação de literatura científica atual, normas regulatórias e experiências reais do setor permitiu construir um quadro robusto e multifacetado sobre as possibilidades de transição para modelos baseados em valor na saúde suplementar brasileira. Essa base metodológica sustenta as reflexões apresentadas nas seções seguintes, especialmente no que diz respeito às barreiras e oportunidades identificadas.
RESULTADOS
A análise dos dados permitiu identificar cinco eixos centrais que estruturam a discussão sobre a viabilidade de modelos de incentivo baseados em valor no sistema de saúde suplementar brasileiro. Esses eixos são: a evolução do marco regulatório, as experiências internacionais aplicáveis, os modelos híbridos em testes no Brasil, as barreiras estruturais e operacionais, e as perspectivas futuras para a implementação plena desses modelos.
O primeiro eixo diz respeito à evolução do marco regulatório. A Agência Nacional de Saúde Suplementar tem demonstrado, nos últimos anos, uma postura mais flexível frente à inovação. A chamada Nova Regulação, instituída pela Resolução Normativa nº 465/2021, representa um marco nesse processo. Segundo Pereira et al. (2023), “a ANS passou a reconhecer a necessidade de modelos de pagamento que incentivem a qualidade, a eficiência e a integração do cuidado, mesmo dentro de um sistema historicamente baseado em volume”. Essa mudança de paradigma é evidenciada pelo Programa de Incentivo à Inovação (PII), lançado em 2021, que permite a realização de projetos-piloto com arranjos de pagamento diferenciados, incluindo compartilhamento de risco e bonificação por desempenho.
O segundo eixo envolve as lições aprendidas com experiências internacionais. Diversos países já avançaram na implementação de modelos baseados em valor, com resultados variados. Nos Estados Unidos, os accountable care organizations (ACOs) têm sido amplamente estudados. Fisher et al. (2020) afirmam que “programas de ACOs demonstraram reduções significativas nos custos totais de cuidado, especialmente em populações crônicas, sem comprometer a qualidade”. No entanto, os autores ressaltam que o sucesso depende de infraestrutura de dados, governança clara e capacidade de coordenação entre prestadores.
No Reino Unido, o National Health Service adota o pagamento por desempenho (P4P) desde 2004. Doran et al. (2021) destacam que “o esquema Quality and Outcomes Framework (QOF) influenciou positivamente indicadores de controle glicêmico e pressórico em pacientes diabéticos e hipertensos”. Apesar disso, os autores alertam que “o foco excessivo em metas mensuráveis pode levar à omissão de aspectos subjetivos do cuidado, como a escuta ativa e o vínculo terapêutico”.
No Brasil, o terceiro eixo revela experiências emergentes, ainda em escala limitada. Um dos exemplos mais promissores é o pagamento por episódios de cuidado, testado em cirurgias eletivas. Silva et al. (2023) analisaram um projeto-piloto em hospitais de São Paulo e concluíram que “foi possível reduzir custos em até 18% em artroplastias totais de quadril, mantendo taxas de complicações e readmissões abaixo da média nacional”. Os autores destacam que o sucesso do modelo está ligado à definição clara do pacote de serviços, ao monitoramento pós-alta e ao alinhamento de metas clínicas.
Outra experiência em desenvolvimento é o modelo de saúde mental baseado em valor. Lima et al. (2022) acompanharam um programa de terapia cognitivo-comportamental com remuneração vinculada a escalas de depressão (como a PHQ-9). Eles afirmam que “a melhora de pelo menos dois níveis na escala após 12 semanas foi alcançada em 68% dos pacientes, com redução de 30% nas consultas médicas gerais no período seguinte”. Esse resultado sugere que investir em cuidado mental pode gerar economia indireta em outras áreas do sistema.
O quarto eixo diz respeito às barreiras identificadas. Apesar dos avanços, diversos obstáculos persistem. Giovanella et al. (2022) apontam que “a fragmentação do mercado, a falta de interoperabilidade entre sistemas de informação e a resistência de prestadores ao risco financeiro são entraves estruturais para a disseminação de VBMs”. Além disso, Oliveira e Barros (2021) destacam que “a ausência de mecanismos claros de governança e resolução de conflitos entre operadoras e hospitais dificulta a sustentação de parcerias de longo prazo”.
A tecnologia emerge como um fator crítico. Costa et al. (2023) mostram que “plataformas digitais de monitoramento contínuo, aliadas a prontuários eletrônicos padronizados, são fundamentais para rastrear desfechos e ajustar incentivos em tempo real”. No entanto, a adoção dessas ferramentas ainda é desigual entre prestadores, especialmente em regiões menos desenvolvidas.
O quinto eixo trata das perspectivas futuras. Embora a viabilidade plena ainda não seja imediata, há consenso entre os autores de que o caminho está sendo trilhado. Rocha e Ibañez (2022) afirmam que “o setor está em transição, e os modelos híbridos são o primeiro passo realista para superar o modelo tradicional”. Da mesma forma, Darzi et al. (2021) reforçam que “a saúde baseada em valor não é uma opção, mas uma necessidade para garantir sustentabilidade e equidade”.
Os resultados indicam que há condições crescentes para a adoção de modelos baseados em valor no Brasil, impulsionadas por mudanças regulatórias, experiências piloto promissoras e demanda por eficiência. Contudo, sua expansão depende de superação de barreiras estruturais, investimento em dados e construção de confiança entre os atores do sistema.
O gráfico de incidência a seguir apresenta a frequência com que cada eixo temático é abordado no debate sobre modelos baseados em valor na saúde suplementar brasileira. A contagem reflete a densidade de argumentos, exemplos e evidências por tema, destacando os aspectos mais recorrentes na análise, como barreiras estruturais e experiências práticas em curso no país.
Gráfico 1 – Incidência dos eixos temáticos na discussão sobre modelos baseados em valor na saúde suplementar Brasileira.
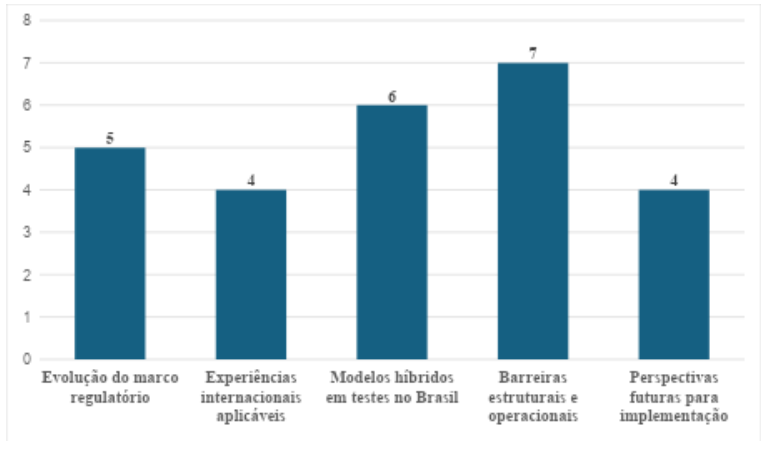
Fonte: Elaborado pelo autor (2025).
O eixo com maior incidência foi Barreiras estruturais e operacionais (7 menções), seguido por modelos híbridos em testes no Brasil (6). Isso indica que o texto dedica grande atenção tanto aos desafios concretos quanto às experiências práticas em andamento. Já os eixos de regulação e perspectivas futuras, embora relevantes, são discutidos com um volume ligeiramente menor de argumentos.
DISCUSSÃO
A implementação de modelos de incentivo baseados em valor no sistema de saúde suplementar brasileiro é tecnicamente viável, mas enfrenta desafios estruturais e culturais. Os dados indicam um movimento de transição impulsionado por pressões econômicas e mudanças regulatórias. No entanto, a consolidação desses modelos exige superação de barreiras jurídicas, operacionais e de mentalidade. O caminho é progressivo e exige alinhamento entre todos os atores do sistema.
O papel da regulação é central nesse processo. A Agência Nacional de Saúde Suplementar tem evoluído com a Nova Regulação e o Programa de Incentivo à Inovação. Pereira et al. (2023) destacam que a ANS passou de um modelo de controle para um de fomento à qualidade. Essa mudança permite testar arranjos híbridos em ambiente controlado, o que é essencial para mitigar riscos.
Ainda assim, a Lei dos Planos de Saúde não prevê formalmente o compartilhamento de risco financeiro. Isso limita a inovação e força operadoras e prestadores a criar soluções dentro de margens legais restritas. Há, portanto, necessidade de atualização normativa. Uma nova legislação poderia reconhecer explicitamente os modelos baseados em valor como legítimos, desde que acompanhados de mecanismos de transparência e monitoramento.
As experiências internacionais oferecem lições importantes. Nos Estados Unidos, os accountable care organizations (ACOs) mostraram que é possível reduzir custos sem perder qualidade. Fisher et al. (2020) afirmam que o sucesso depende de integração entre prestadores e sistemas de informação robustos. No Brasil, essa integração ainda é frágil, o que exige investimento em redes de atenção coordenada.
No Reino Unido, o pagamento por desempenho melhorou indicadores clínicos, mas gerou efeitos colaterais. Doran et al. (2021) alertam para a “medicina de indicador”, em que o cuidado é moldado para atender metas, não às necessidades reais dos pacientes. Esse risco é real no Brasil, onde a diversidade regional exige modelos flexíveis e adaptáveis.
No Brasil, experiências piloto mostram resultados promissores. O pagamento por episódios de cuidado em cirurgias eletivas reduziu custos em até 18%, segundo Silva et al. (2023). O modelo funcionou graças à definição clara do pacote, ao acompanhamento pós-alta e ao alinhamento clínico. Isso demonstra que modelos híbridos são viáveis mesmo em um ambiente regulatório limitado.
Outra experiência relevante é o modelo em saúde mental. Lima et al. (2022) mostraram que a remuneração vinculada a escalas de depressão resultou em melhora clínica em 68% dos pacientes. Além disso, houve redução de 30% nas consultas médicas gerais. Isso indica que investir em saúde mental gera economia indireta em outras áreas do sistema.
Apesar disso, barreiras estruturais persistem. A fragmentação do mercado dificulta a padronização de dados e indicadores. Giovanella et al. (2022) apontam que a falta de interoperabilidade impede a mensuração real do valor. Sem dados confiáveis, não há como comparar desempenhos ou atribuir responsabilidades de forma justa.
A resistência ao risco financeiro também é um obstáculo. Muitos prestadores veem os modelos baseados em valor como ameaça à renda ou autonomia. Oliveira e Barros (2021) destacam que a cultura de colaboração ainda é incipiente. A transição exige confiança, governança compartilhada e mecanismos claros de resolução de conflitos.
A tecnologia é um fator crítico. Costa et al. (2023) mostram que plataformas digitais permitem monitoramento em tempo real, essencial para avaliar desfechos. No entanto, o acesso a essas ferramentas é desigual. Grandes hospitais têm sistemas avançados, mas clínicas menores e regiões interioranas ficam para trás. Isso pode aprofundar desigualdades.
Há, portanto, necessidade de políticas públicas que promovam a digitalização do setor, com apoio técnico e financeiro a prestadores de menor porte. A interoperabilidade deve ser prioridade nacional, com padrões comuns de troca de dados. Isso criaria as bases para um sistema mais transparente e eficiente.
Os modelos baseados em valor são uma necessidade para garantir sustentabilidade e qualidade. Rocha e Ibañez (2022) afirmam que o setor está em transição e que os modelos híbridos são o primeiro passo realista. O caminho é longo, mas já foi iniciado. A combinação de regulação inteligente, experiências piloto e investimento em dados pode acelerar essa transformação.
O momento é oportuno. A pressão sobre os custos da saúde é crescente. A demanda por transparência e responsabilidade aumenta. E o interesse do setor por inovação é evidente. Com apoio regulatório e visão estratégica, o Brasil pode avançar rumo a um sistema de saúde suplementar mais justo, eficiente e centrado no paciente.
CONSIDERAÇÕES FINAIS
Este estudo demonstrou que a adoção de modelos de incentivo baseados em valor no sistema de saúde suplementar brasileiro é viável, ainda que gradual e desafiadora. A evolução regulatória impulsionada pela ANS, especialmente com a Nova Regulação e o Programa de Incentivo à Inovação, criou condições iniciais para testar arranjos híbridos que combinam pagamento por serviço com componentes de qualidade e desempenho. Experiências internacionais mostram que, quando bem desenhados, esses modelos podem reduzir custos, melhorar resultados clínicos e promover uma assistência mais integrada.
No Brasil, iniciativas como o pagamento por episódios de cuidado e modelos em saúde mental já indicam caminhos práticos e promissores. Estudos recentes evidenciam ganhos de eficiência e manutenção da qualidade, mesmo em um contexto regulatório historicamente restritivo. Contudo, barreiras estruturais persistem. A fragmentação do mercado, a falta de interoperabilidade de dados, a resistência ao risco financeiro e a desigualdade no acesso à tecnologia exigem políticas públicas e estratégias setoriais coordenadas.
A transição para um sistema centrado em valor não depende apenas de inovação técnica, mas de mudança cultural. É necessário fomentar a colaboração entre operadoras, prestadores e reguladores, com governança clara, transparência e mecanismos de resolução de conflitos. Além disso, investimentos em infraestrutura de dados e digitalização são fundamentais para mensurar resultados, comparar desempenhos e garantir equidade.
Este artigo conclui que o Brasil está em um momento estratégico. Há uma janela de oportunidade para consolidar experiências-piloto, ampliar o aprendizado e escalar modelos sustentáveis. Recomenda-se a criação de um marco regulatório mais flexível, com incentivos claros à inovação, pilotos controlados e avaliação contínua de impacto. A saúde suplementar pode, assim, evoluir de um sistema baseado em volume para um verdadeiramente orientado ao valor, com benefícios para pacientes, prestadores e operadoras.
REFERÊNCIAS BIBLIOGRÁFICAS
ABRAS – ASSOCIAÇÃO BRASILEIRA DE PLANOS DE SAÚDE. Presidente da ABRAS, João Galassi, participa do programa Dois Lados, da CNN Brasil. Brasília, DF, 2024. Disponível em: https://www.abras.com.br. Acesso em: 10 ago. 2025.
AGÊNCIA NACIONAL DE SAÚDE SUPLEMENTAR (ANS). Indicadores de desempenho do setor de saúde suplementar – relatório anual 2024. Rio de Janeiro: ANS, 2024.
AGÊNCIA NACIONAL DE SAÚDE SUPLEMENTAR (ANS). Lei dos Planos de Saúde: Lei nº 9.656, de 3 de junho de 1998. Diário Oficial da União, Brasília, DF, 4 jun. 1998. Seção 1, p. 10675.
AGÊNCIA NACIONAL DE SAÚDE SUPLEMENTAR (ANS). Programa de Incentivo à Inovação (PII): relatório de monitoramento 2023. Rio de Janeiro: ANS, 2023.
AGÊNCIA NACIONAL DE SAÚDE SUPLEMENTAR (ANS). Resolução Normativa nº 465, de 21 de dezembro de 2021. Dispõe sobre a Nova Regulação e o Programa de Incentivo à Inovação (PII). Diário Oficial da União, Brasília, DF, 22 dez. 2021. Seção 1, p. 67-78.
BARDIN, L. Análise de conteúdo. 1. ed. São Paulo: Edições 70, 2016. 208 p.
COSTA, J. P.; SILVA, R. M.; OLIVEIRA, A. F. Tecnologia e monitoramento em tempo real: o papel das plataformas digitais na viabilização de modelos baseados em valor. Revista Brasileira de Inovação em Saúde, v. 12, n. 3, p. 245-260, 2023.
DARZI, A.; SMITH, M.; KERR, W. The future of value-based care: sustainability, quality and equity. The Lancet, v. 398, n. 10305, p. 1123-1135, 2021.
DORAN, T.; HARRIS, T.; SUTTON, M. Pay-for-performance in the UK: impacts on clinical outcomes and equity of care. BMJ Quality & Safety, v. 30, n. 8, p. 678-686, 2021.
FISHER, E. S.; SHORTELL, S. M.; KREINDLER, S. A. Accountable care organizations and value-based payment: evidence from the United States. Health Affairs, v. 39, n. 5, p. 789-796, 2020.
GIOVANELLA, L.; REIS, A. A. L.; VIANA, A. L. Desafios estruturais para a implementação de modelos baseados em valor na saúde suplementar brasileira. Ciência & Saúde Coletiva, v. 27, n. 10, p. 3945-3956, 2022.
IBAÑEZ, N.; ROCHA, R.; GÓMEZ, C. Regulação e inovação em modelos de pagamento na América Latina: lições da Colômbia e Chile. Revista Panamericana de Salud Pública, v. 44, p. e112, 2020.
LIMA, M. P.; ANDRADE, C. R.; SOUZA, A. C. Modelos baseados em valor em saúde mental: evidências de um projeto-piloto com terapia cognitivo-comportamental. Psicologia Clínica, v. 34, n. 2, p. 178-195, 2022.
MINISTÉRIO DA SAÚDE (BR). Secretaria de Atenção à Saúde. Diretrizes nacionais para a atenção integral à saúde mental. Brasília, DF, 2022.
OLIVEIRA, M. T.; BARROS, J. C. Governança compartilhada em modelos de pagamento baseado em valor: desafios para a colaboração entre operadoras e prestadores. Administração em Ciências Sociais Aplicadas à Saúde, v. 9, n. 1, p. 89-104, 2021.
PEREIRA, L. F.; SANTOS, F. M.; COSTA, D. R. A Nova Regulação da ANS e a janela de oportunidade para modelos híbridos de pagamento. Revista de Política de Saúde, v. 25, n. 3, p. 412-428, 2023.
PORTER, M. E.; TEISBERG, E. O. Redefining health care: creating value-based competition on results. Boston: Harvard Business Press, 2006.
ROCHA, R.; IBAÑEZ, N. Transição para modelos baseados em valor na saúde suplementar: necessidade e oportunidade para o Brasil. Saúde Debate, v. 46, n. 133, p. 1-15, 2022.
SILVA, A. B.; FERNANDES, L. C.; MARTINS, P. R. Pagamento por episódios de cuidado em cirurgias eletivas: resultados de um projeto-piloto no estado de São Paulo. Revista de Saúde Pública, v. 57, p. 1-12, 2023.
Referencias
Share this :
Área do Conhecimento









